Ten artykuł został stworzony, aby rozwiać Twoje wątpliwości dotyczące kieszonek dziąsłowych. Dowiesz się z niego, czym dokładnie są te struktury, kiedy wymagają interwencji stomatologicznej i jak przebiega leczenie. Moim celem jest przekazanie Ci kompleksowej wiedzy, która pomoże Ci podjąć świadomą decyzję o swoim zdrowiu jamy ustnej i zrozumieć, czego możesz spodziewać się po zabiegu, minimalizując tym samym wszelkie obawy.
Kieszonki dziąsłowe – kompleksowy przewodnik po przyczynach, objawach i skutecznym leczeniu
- Zdrowe kieszonki dziąsłowe mają zwykle 1-3 mm; głębsze niż 4 mm mogą wskazywać na chorobę przyzębia.
- Głębokie czyszczenie, znane jako scaling i root planing, to kluczowy zabieg leczniczy.
- W zaawansowanych przypadkach leczenie może obejmować antybiotyki lub zabiegi chirurgiczne.
- Palenie, cukrzyca i zła higiena jamy ustnej to główne czynniki ryzyka rozwoju kieszonek.
- Periodontitis jest chorobą przewlekłą, ale można ją skutecznie kontrolować przy wczesnym leczeniu.
- W polskiej praktyce leczenie to bywa określane jako kiretaż zamknięty, skaling poddziąsłowy lub leczenie periodontologiczne.
Czym są kieszonki dziąsłowe i dlaczego powstają
Kieszonki dziąsłowe to nic innego jak przestrzenie pomiędzy dziąsłem a powierzchnią zęba. W zdrowej jamie ustnej są one płytkie i stanowią naturalną część anatomii. Problem pojawia się, gdy te przestrzenie ulegają pogłębieniu w wyniku procesu zapalnego. Cały ten mechanizm rozpoczyna się od gromadzenia się płytki bakteryjnej – lepkiej, bezbarwnej warstwy bakterii, która nieustannie tworzy się na zębach. Jeśli płytka nie jest regularnie usuwana poprzez szczotkowanie i nitkowanie, ulega mineralizacji, tworząc twardy osad zwany kamieniem nazębnym (inaczej: złogi nazębne). Kamień nazębny jest porowaty i stanowi idealne środowisko dla dalszego rozwoju bakterii, a jego szorstka powierzchnia utrudnia skuteczną higienę.Obecność kamienia nazębnego i bakterii drażni dziąsła, prowadząc do ich stanu zapalnego. Dziąsła stają się zaczerwienione, opuchnięte i łatwo krwawią. W odpowiedzi na ten proces zapalny, tkanki dziąsła zaczynają odsuwać się od powierzchni zęba, tworząc głębsze przestrzenie – właśnie te, które nazywamy kieszonkami dziąsłowymi. To jest początek poważniejszej choroby, która może prowadzić do utraty zębów, jeśli nie zostanie odpowiednio wcześnie zdiagnozowana i leczona.
Różnica między zdrową kieszonką a kieszonką chorobową
Rozróżnienie między zdrową a chorobową kieszonką dziąsłową jest kluczowe w diagnostyce chorób przyzębia. Zdrowe kieszonki dziąsłowe mają zazwyczaj głębokość od 1 do 3 milimetrów. Są to płytkie, fizjologiczne zagłębienia, które można łatwo oczyścić za pomocą codziennej higieny jamy ustnej. Dziąsła są wtedy różowe, jędrne i nie krwawią podczas szczotkowania czy nitkowania.
Sytuacja zmienia się, gdy głębokość kieszonek przekracza 3 milimetry. Według informacji z Mayo Clinic, kieszonki głębsze niż 4 milimetry mogą już wskazywać na początek choroby przyzębia, czyli periodontitis, natomiast te głębsze niż 5 milimetrów zazwyczaj nie są już możliwe do skutecznego oczyszczenia rutynową higieną domową. Ta głębokość jest kluczowym wskaźnikiem, ponieważ im głębsza kieszonka, tym trudniej usunąć z niej płytkę bakteryjną i kamień nazębny, co sprzyja dalszemu postępowi stanu zapalnego i niszczeniu tkanek podtrzymujących ząb. Dla pacjenta oznacza to, że problem wymaga profesjonalnej interwencji, ponieważ samodzielne działania są już niewystarczające.
Jak płytka bakteryjna i kamień nazębny prowadzą do stanu zapalnego przyzębia
Proces zapalny w jamie ustnej jest często podstępny i rozwija się stopniowo. Wszystko zaczyna się od wspomnianej wcześniej płytki bakteryjnej, która nieustannie osadza się na zębach. Jeśli nie jest ona regularnie usuwana, bakterie w niej zawarte zaczynają wytwarzać toksyny. Te toksyny drażnią dziąsła, prowadząc do ich stanu zapalnego, zwanego zapaleniem dziąseł (gingivitis). Na tym etapie dziąsła są zaczerwienione, opuchnięte i mogą krwawić, ale struktury podtrzymujące ząb – kość i więzadła – nie są jeszcze uszkodzone. Gingivitis jest odwracalne i można je wyleczyć poprzez poprawę higieny jamy ustnej i profesjonalne czyszczenie.
Jeśli zapalenie dziąseł nie zostanie wyleczone, płytka bakteryjna i kamień nazębny zaczynają rozprzestrzeniać się poniżej linii dziąseł, w głąb kieszonek. W tym momencie rozpoczyna się zapalenie przyzębia (periodontitis) – poważniejsza forma choroby, w której dochodzi do nieodwracalnego uszkodzenia kości i włókien łączących ząb z kością. Bakterie w głębokich kieszonkach stają się bardziej agresywne, a reakcja obronna organizmu prowadzi do destrukcji tkanek. W efekcie kieszonki stają się coraz głębsze, a zęby mogą zacząć się ruszać, a nawet wypadać. To właśnie te bakterie są głównymi sprawcami niszczenia tkanki kostnej i więzadeł, które utrzymują zęby w zębodole.Kiedy czyszczenie kieszonek dziąsłowych jest potrzebne
Z mojego doświadczenia wiem, że pacjenci często ignorują pierwsze sygnały ostrzegawcze, dopóki problem nie stanie się poważny. Kluczowe jest, aby wiedzieć, na co zwracać uwagę i kiedy niezwłocznie umówić się na wizytę u stomatologa. Wczesna interwencja może zapobiec poważnym konsekwencjom.
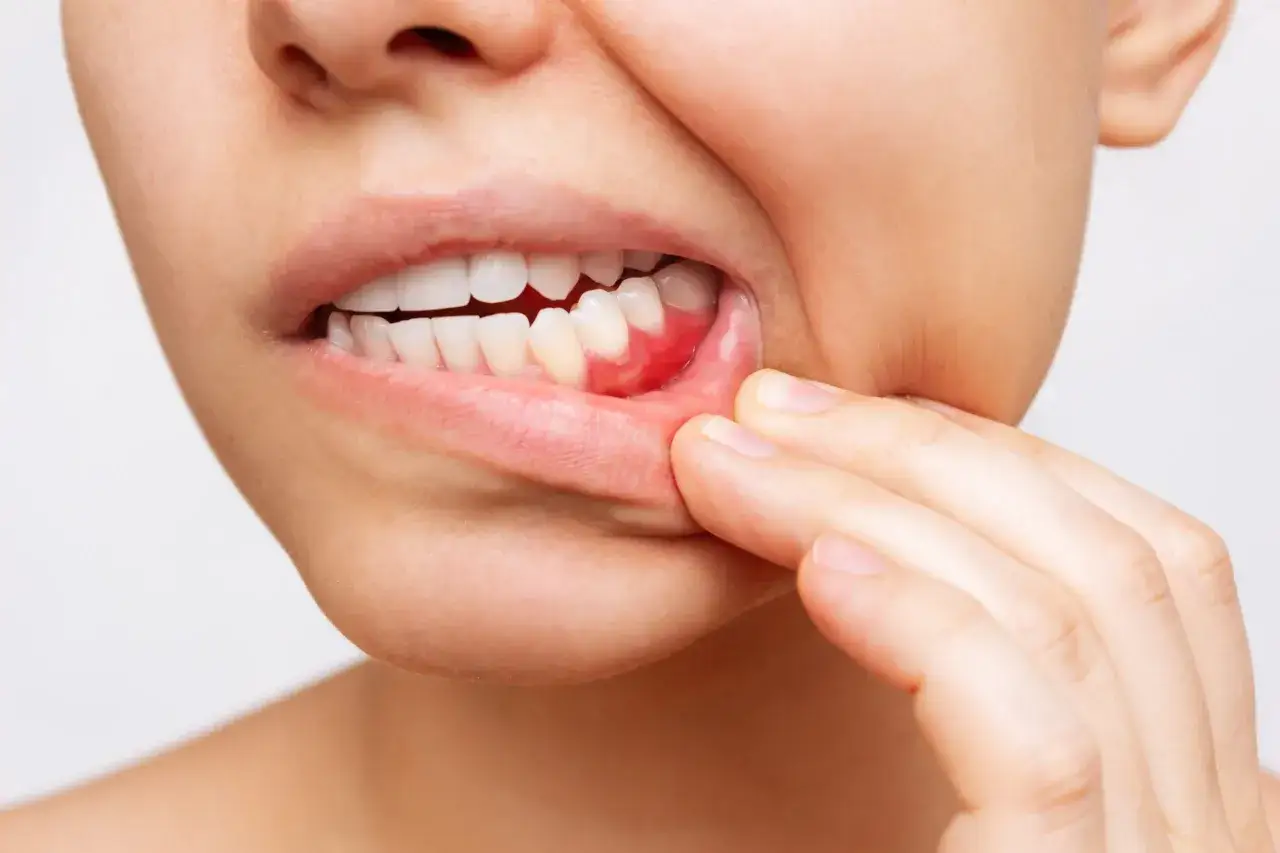
Objawy, których nie warto ignorować: krwawienie, obrzęk, nieprzyjemny zapach, cofanie dziąseł
- Krwawienie dziąseł: To jeden z najczęstszych i najbardziej oczywistych sygnałów. Zdrowe dziąsła nie krwawią podczas szczotkowania, nitkowania czy jedzenia. Jeśli zauważasz krew, to niemal zawsze oznacza stan zapalny.
- Obrzęk i zaczerwienienie dziąseł: Dziąsła dotknięte stanem zapalnym są często powiększone, miękkie i mają ciemniejszy, czerwony lub nawet fioletowy odcień, zamiast zdrowego, różowego koloru.
- Nieprzyjemny zapach z ust (halitoza): Uporczywy, nieświeży oddech, którego nie da się usunąć zwykłym szczotkowaniem, często jest spowodowany przez bakterie gromadzące się w kieszonkach dziąsłowych.
- Cofanie się dziąseł: Jeśli zauważasz, że Twoje zęby wydają się dłuższe, a korzenie są bardziej odsłonięte, to znak, że dziąsła się cofają. Jest to objaw postępującej choroby przyzębia i utraty kości.
- Nadwrażliwość zębów: Odsłonięte szyjki zębowe w wyniku cofania się dziąseł mogą prowadzić do zwiększonej wrażliwości na zimno, ciepło lub słodkie pokarmy.
- Ropna wydzielina: Pojawienie się ropy pomiędzy zębami a dziąsłami jest zaawansowanym objawem infekcji i wymaga natychmiastowej interwencji.
- Zmiana pozycji zębów lub ich ruchomość: W zaawansowanych stadiach choroby przyzębia, kiedy dochodzi do znacznej utraty kości, zęby mogą zmieniać swoje położenie, rozchodzić się, a nawet stać się ruchome.
Jak stomatolog ocenia głębokość kieszonek i stopień uszkodzenia tkanek
Diagnostyka chorób przyzębia jest precyzyjnym procesem, który pozwala na dokładną ocenę stanu jamy ustnej. Pierwszym i podstawowym narzędziem jest badanie periodontologiczne, wykonywane za pomocą specjalnej sondy periodontologicznej. Jest to cienkie, tępo zakończone narzędzie z milimetrową podziałką, które delikatnie wprowadza się w przestrzeń między dziąsłem a zębem. W ten sposób mierzy się głębokość kieszonek dziąsłowych w sześciu punktach wokół każdego zęba.
Poza pomiarem głębokości kieszonek, stomatolog ocenia również inne parametry, takie jak: poziom krwawienia dziąseł podczas sondowania, obecność ropnej wydzieliny, stopień recesji (cofania się) dziąseł oraz ruchomość zębów. Niezbędnym elementem diagnostyki są również zdjęcia rentgenowskie (np. pantomograficzne lub pojedyncze zdjęcia zębowe), które pozwalają ocenić stan kości wyrostka zębodołowego. Na zdjęciach widać ubytki kostne wokół korzeni zębów, co jest kluczowe dla określenia stopnia zaawansowania choroby przyzębia i zaplanowania odpowiedniego leczenia. Dopiero kompleksowa analiza wszystkich tych danych pozwala na postawienie trafnej diagnozy i zaproponowanie najlepszej ścieżki terapeutycznej.
Na czym polega czyszczenie kieszonek dziąsłowych
Kiedy diagnoza wskazuje na obecność kieszonek dziąsłowych, standardowe czyszczenie zębów nie jest już wystarczające. Wówczas konieczne jest przeprowadzenie bardziej zaawansowanego zabiegu, który ma na celu usunięcie przyczyny problemu i przywrócenie zdrowia dziąseł.
Skaling poddziąsłowy i root planing krok po kroku
Głębokie czyszczenie kieszonek dziąsłowych, znane w stomatologii jako scaling i root planing (w polskiej praktyce często określane jako skaling poddziąsłowy lub kiretaż zamknięty), to dwuetapowa procedura. Amerykańskie Towarzystwo Stomatologiczne (ADA) podkreśla, że jest to kluczowy zabieg w leczeniu chorób przyzębia.
Pierwszy etap to skaling poddziąsłowy. Polega on na dokładnym usunięciu kamienia nazębnego i płytki bakteryjnej, które zgromadziły się poniżej linii dziąseł, wewnątrz kieszonek. Do tego celu używa się specjalistycznych narzędzi – ultradźwiękowych skalerów, które rozbijają kamień, oraz ręcznych kiret, które precyzyjnie usuwają osady z trudno dostępnych miejsc. Celem tego etapu jest eliminacja głównego źródła infekcji, czyli bakterii i ich produktów.
Drugi etap to root planing, czyli wygładzanie powierzchni korzeni zębów. Po usunięciu kamienia, powierzchnia korzenia może być szorstka i porowata, co sprzyja ponownemu osadzaniu się płytki bakteryjnej. Wygładzenie korzenia ma na celu stworzenie gładkiej, czystej powierzchni, do której dziąsło może ponownie przylegać, zmniejszając głębokość kieszonki i utrudniając bakteriom kolonizację. Ten etap jest niezwykle ważny dla długotrwałego sukcesu leczenia, ponieważ sprzyja gojeniu się dziąseł i ich ponownemu przyleganiu do zęba.
Czym to się różni od zwykłego czyszczenia zębów i higienizacji
Wielu pacjentów zastanawia się, czym właściwie różni się skaling poddziąsłowy od rutynowej higienizacji, którą wykonuje się co pół roku. Różnica jest fundamentalna. Zwykła higienizacja, czyli skaling naddziąsłowy i piaskowanie, koncentruje się na usuwaniu kamienia i osadów z powierzchni zębów powyżej linii dziąseł. Jest to zabieg przede wszystkim profilaktyczny, mający na celu utrzymanie zdrowia jamy ustnej i zapobieganie chorobom.
Natomiast scaling i root planing to zabieg leczniczy, wykonywany w przypadku już istniejącej choroby przyzębia. Jest to znacznie bardziej inwazyjna procedura, która wymaga dostępu do obszarów poddziąsłowych, często z zastosowaniem znieczulenia miejscowego. Celem nie jest tylko estetyka czy profilaktyka, ale przede wszystkim eliminacja infekcji, spłycenie kieszonek i zatrzymanie postępu choroby. Wymaga to od lekarza lub higienistki zaawansowanych umiejętności i specjalistycznego sprzętu, a także dokładnej diagnostyki przed zabiegiem.
Kiedy do leczenia dołącza się płukanie kieszonki lub leki miejscowe
W niektórych przypadkach, zwłaszcza gdy stan zapalny jest zaawansowany lub oporny na standardowe leczenie, stomatolog może zdecydować o zastosowaniu dodatkowych metod. Jedną z nich jest płukanie kieszonek antyseptykami. Po mechanicznym oczyszczeniu kieszonki, wprowadza się do niej roztwory antyseptyczne, takie jak chlorheksydyna, które mają za zadanie zredukować liczbę bakterii i wspomóc proces gojenia.
Inną opcją jest aplikacja antybiotyków miejscowych. Mogą to być specjalne żele, włókna lub chipy zawierające antybiotyk, które umieszcza się bezpośrednio w głębokiej kieszonce po jej oczyszczeniu. Antybiotyk uwalnia się stopniowo przez pewien czas, działając bakteriobójczo w miejscu infekcji. Według Centrów Kontroli i Prewencji Chorób (CDC), w bardziej zaawansowanych przypadkach periodontitis, zwłaszcza gdy infekcja jest rozległa lub nie reaguje na leczenie miejscowe, lekarz może rozważyć również przepisanie antybiotyków doustnych. Decyzja o zastosowaniu dodatkowych leków zawsze podejmowana jest indywidualnie, na podstawie oceny stanu klinicznego pacjenta i stopnia zaawansowania choroby.
Czy czyszczenie kieszonek dziąsłowych boli i jak wygląda znieczulenie
To jedno z najczęstszych pytań, jakie słyszę od pacjentów. Obawa przed bólem jest naturalna, ale chcę Cię uspokoić: współczesna stomatologia dysponuje skutecznymi metodami, aby zabieg był jak najbardziej komfortowy.
Jakiego dyskomfortu można się spodziewać w trakcie zabiegu
Czyszczenie kieszonek dziąsłowych, zwłaszcza skaling poddziąsłowy i root planing, to procedura, która jest zazwyczaj wykonywana w znieczuleniu miejscowym. Oznacza to, że obszar poddawany zabiegowi zostanie całkowicie znieczulony, co skutecznie minimalizuje ból. W trakcie zabiegu możesz odczuwać pewien ucisk lub wibracje, szczególnie przy użyciu skalerów ultradźwiękowych, ale nie powinien to być ból. Może pojawić się również delikatne szarpanie czy pociąganie, gdy lekarz lub higienistka pracuje narzędziami ręcznymi. Ważne jest, abyś komunikował się z zespołem stomatologicznym – jeśli poczujesz jakikolwiek dyskomfort, zawsze możesz to zgłosić, a znieczulenie zostanie pogłębione. Moim celem jest, abyś czuł się bezpiecznie i komfortowo przez cały czas trwania procedury.
Co jest typowe po zabiegu: nadwrażliwość, tkliwość, niewielkie krwawienie
Po ustąpieniu znieczulenia, co zazwyczaj następuje po kilku godzinach, możesz odczuwać pewne dolegliwości, które są całkowicie normalne i przejściowe. Najczęściej pacjenci zgłaszają przejściową nadwrażliwość zębów na zimno, ciepło lub słodkie pokarmy. Jest to spowodowane odsłonięciem powierzchni korzeni, które wcześniej były pokryte kamieniem. Ta nadwrażliwość zazwyczaj ustępuje w ciągu kilku dni do kilku tygodni. Dziąsła mogą być również tkliwe, lekko obrzęknięte i zaczerwienione, a także może pojawić się niewielkie krwawienie, zwłaszcza podczas szczotkowania. To wszystko są objawy gojenia się tkanek.
Aby złagodzić te dolegliwości, zalecam stosowanie past do zębów na nadwrażliwość oraz płukanie jamy ustnej łagodnymi roztworami antyseptycznymi (np. z chlorheksydyną, ale tylko przez krótki czas, zgodnie z zaleceniem lekarza). Unikaj bardzo gorących, zimnych, ostrych czy kwaśnych potraw przez pierwsze dni po zabiegu. W razie potrzeby możesz przyjąć dostępne bez recepty leki przeciwbólowe. Pamiętaj, że te objawy są częścią procesu zdrowienia i zazwyczaj ustępują w ciągu kilku dni. Jeśli jednak dolegliwości są silne lub utrzymują się dłużej, zawsze warto skonsultować się ze swoim stomatologiem.
Jakie efekty daje leczenie i po czym poznać poprawę
Celem leczenia kieszonek dziąsłowych jest nie tylko usunięcie problemu, ale przede wszystkim przywrócenie zdrowia i stabilności Twojemu przyzębiu. Efekty odpowiednio przeprowadzonego zabiegu są zazwyczaj bardzo satysfakcjonujące.
Spłycenie kieszonek, zmniejszenie krwawienia i ograniczenie stanu zapalnego
Po skutecznym przeprowadzeniu skalingu poddziąsłowego i root planingu, pierwszym i najważniejszym efektem jest spłycenie kieszonek dziąsłowych. Dzięki usunięciu kamienia i płytki bakteryjnej oraz wygładzeniu korzeni, dziąsło może ponownie przylegać do zęba, zmniejszając głębokość tych przestrzeni. To jest fundamentalny wskaźnik sukcesu leczenia. Równocześnie zauważysz znaczące zmniejszenie, a nawet całkowite ustąpienie krwawienia dziąseł podczas szczotkowania czy nitkowania. Dziąsła odzyskują swój zdrowy, różowy kolor, stają się jędrne i mniej opuchnięte, co świadczy o ograniczeniu stanu zapalnego. Te zmiany są wyraźnym sygnałem, że Twoje przyzębie wraca do zdrowia, a proces destrukcji tkanek został zatrzymany.
Kiedy potrzebna jest kolejna wizyta kontrolna lub ponowne oczyszczenie
Leczenie periodontologiczne to proces, który wymaga zaangażowania zarówno ze strony pacjenta, jak i lekarza. Po wykonaniu początkowego głębokiego czyszczenia, niezbędne są regularne wizyty kontrolne. Zazwyczaj pierwsza kontrola odbywa się po 4-6 tygodniach od zabiegu, aby ocenić proces gojenia i zmierzyć głębokość kieszonek. Następnie, w zależności od indywidualnego przypadku i stopnia zaawansowania choroby, ustalany jest plan wizyt podtrzymujących, które mogą odbywać się co 3, 4 lub 6 miesięcy. Podczas tych wizyt higienistka lub lekarz ponownie oceniają stan dziąseł, usuwają świeże osady i płytkę, a w razie potrzeby wykonują ponowne, selektywne czyszczenie kieszonek. Celem jest utrzymanie osiągniętych efektów i zapobieganie nawrotom choroby, która ma tendencję do powracania, jeśli nie jest odpowiednio kontrolowana.W jakich sytuacjach lekarz rozważa kiretaż lub zabieg chirurgiczny
Standardowe czyszczenie kieszonek (skaling poddziąsłowy i root planing) jest bardzo skuteczne w większości przypadków. Jednakże, w sytuacjach, gdy kieszonki są bardzo głębokie (np. powyżej 6 mm), a stan zapalny utrzymuje się pomimo leczenia niechirurgicznego, konieczne może być zastosowanie bardziej zaawansowanych procedur. Jedną z nich jest kiretaż otwarty, znany również jako pocket reduction surgery, o którym wspomina CDC. Jak podaje Dentonet, w polskiej praktyce bywa on określany jako kiretaż. Zabieg ten polega na chirurgicznym odsłonięciu korzeni zębów poprzez nacięcie i odchylenie dziąsła, co pozwala na bezpośrednie usunięcie kamienia i zainfekowanej tkanki, a następnie na zredukowanie głębokości kieszonki poprzez odpowiednie ukształtowanie dziąsła. W niektórych przypadkach, gdy doszło do znacznej utraty kości, mogą być również rozważane inne zabiegi chirurgiczne, takie jak regeneracja kości z użyciem materiałów kościozastępczych lub przeszczepy dziąseł, mające na celu odbudowę utraconych tkanek i poprawę stabilności zębów. Decyzja o skierowaniu na leczenie chirurgiczne zawsze podejmowana jest po dokładnej analizie stanu klinicznego i braku poprawy po leczeniu zachowawczym.
Jak dbać o dziąsła po czyszczeniu kieszonek, żeby efekt się utrzymał
Sukces leczenia kieszonek dziąsłowych w dużej mierze zależy od Twojego zaangażowania w codzienną higienę jamy ustnej i przestrzegania zaleceń stomatologa. To ciągła praca, ale jej efekty są bezcenne dla Twojego zdrowia.
Higiena domowa: szczoteczka, nitka, szczoteczki międzyzębowe, irygator
Po zabiegu, a właściwie przez całe życie, kluczowa jest perfekcyjna higiena domowa. Oto, co powinieneś robić:
- Szczoteczka do zębów: Używaj miękkiej szczoteczki do zębów (manualnej lub elektrycznej/sonicznej) i szczotkuj zęby przynajmniej dwa razy dziennie przez dwie minuty. Pamiętaj o delikatnym masażu dziąseł, aby poprawić ich ukrwienie.
- Nić dentystyczna: Codzienne nitkowanie jest absolutnie niezbędne do usuwania płytki bakteryjnej i resztek pokarmowych z przestrzeni międzyzębowych, gdzie szczoteczka nie dociera.
- Szczoteczki międzyzębowe: Jeśli masz większe przestrzenie między zębami, szczoteczki międzyzębowe są często skuteczniejsze niż nić dentystyczna. Dobierz odpowiedni rozmiar z pomocą higienistki.
- Irygator: Urządzenie to, wykorzystujące strumień wody pod ciśnieniem, może być doskonałym uzupełnieniem higieny, szczególnie dla osób z kieszonkami, aparatami ortodontycznymi czy implantami. Pomaga wypłukiwać resztki z trudno dostępnych miejsc.
- Płukanki antyseptyczne: Stosuj je zgodnie z zaleceniami lekarza, zwłaszcza w początkowym okresie po zabiegu, aby wspomóc redukcję bakterii.
Rola regularnych wizyt podtrzymujących i profesjonalnego oczyszczania
Nawet najlepsza higiena domowa nie zastąpi profesjonalnej opieki. Leczenie periodontologiczne jest procesem ciągłym, a regularne wizyty podtrzymujące u higienistki lub stomatologa są absolutnie kluczowe dla zapobiegania nawrotom choroby. Podczas tych wizyt usuwane są nowe złogi kamienia i płytki, które mogły się nagromadzić, a także monitorowany jest stan Twoich dziąseł i głębokość kieszonek. To pozwala na wczesne wykrycie ewentualnych problemów i szybką interwencję, zanim choroba ponownie się rozwinie. Traktuj te wizyty jako inwestycję w długoterminowe zdrowie Twoich zębów i dziąseł.
Dlaczego warto ograniczyć palenie i kontrolować cukrzycę
Niektóre czynniki ryzyka mają ogromny wpływ na zdrowie dziąseł i mogą niweczyć efekty nawet najlepiej przeprowadzonego leczenia. Według CDC, palenie tytoniu jest jednym z najważniejszych czynników ryzyka rozwoju i progresji chorób przyzębia. Palenie osłabia układ odpornościowy, utrudnia gojenie się tkanek i maskuje objawy zapalenia dziąseł (np. zmniejsza krwawienie), co sprawia, że choroba jest trudniejsza do wykrycia i leczenia. Rzucenie palenia to jedna z najlepszych rzeczy, jakie możesz zrobić dla swoich dziąseł.
Podobnie, niekontrolowana cukrzyca znacząco zwiększa ryzyko chorób przyzębia i utrudnia ich leczenie. Wysoki poziom cukru we krwi sprzyja rozwojowi bakterii i osłabia zdolność organizmu do zwalczania infekcji. Dlatego tak ważne jest, aby osoby z cukrzycą ściśle kontrolowały poziom glukozy, ponieważ ma to bezpośredni wpływ na zdrowie jamy ustnej i utrzymanie efektów leczenia periodontologicznego. Eliminacja lub kontrola tych czynników ryzyka jest nieodzowna dla długoterminowego sukcesu terapii.
Najczęstsze pytania pacjentów o czyszczenie kieszonek dziąsłowych
Wiem, że wiele pytań pojawia się w głowie pacjenta, gdy dowiaduje się o konieczności leczenia kieszonek dziąsłowych. Postaram się odpowiedzieć na te najczęściej zadawane, abyś czuł się pewniej i spokojniej.
Ile wizyt zwykle potrzeba
Liczba wizyt potrzebnych do kompleksowego oczyszczenia kieszonek dziąsłowych zależy od kilku czynników: stopnia zaawansowania choroby, liczby zębów objętych problemem oraz indywidualnej wrażliwości pacjenta. W wielu przypadkach, aby zapewnić komfort i dokładność, zabieg jest dzielony na dwie lub cztery sesje. Na przykład, podczas jednej wizyty oczyszcza się jedną stronę jamy ustnej (górny i dolny kwadrant), a podczas kolejnej drugą. Pozwala to na skuteczne znieczulenie mniejszego obszaru i zmniejsza dyskomfort pacjenta. Poza tymi sesjami oczyszczania, niezbędne są również wizyty kontrolne, o których wspominałem wcześniej, aby monitorować proces gojenia i utrzymywać efekty leczenia.
Czy kieszonki mogą wrócić
To bardzo ważne pytanie. Według CDC, periodontitis jest chorobą przewlekłą, co oznacza, że raz zdiagnozowana, ma tendencję do nawrotów, jeśli nie jest odpowiednio kontrolowana. Nie jest to choroba, którą można "wyleczyć" raz na zawsze i o niej zapomnieć. Jednakże, przy zachowaniu odpowiedniej higieny jamy ustnej, regularnych wizytach kontrolnych i podtrzymujących u stomatologa lub higienistki, a także eliminacji czynników ryzyka (takich jak palenie czy niekontrolowana cukrzyca), można skutecznie zapobiec nawrotom i utrzymać stabilny stan zdrowia dziąseł przez wiele lat. Kluczem jest konsekwencja i współpraca z zespołem stomatologicznym. Moim celem jest nauczenie Cię, jak zarządzać tą chorobą, aby nie miała ona negatywnego wpływu na Twoje życie.
Przeczytaj również: Dziąsło na ząb - Kiedy normalne, a kiedy pilna wizyta u dentysty?
Kiedy trzeba zgłosić się do periodontologa zamiast do zwykłej higienizacji
Zwykła higienizacja u higienistki stomatologicznej jest doskonała dla utrzymania zdrowia dziąseł i zapobiegania problemom. Jednak są sytuacje, kiedy problem przekracza zakres jej kompetencji i wymaga specjalistycznej konsultacji. Powinieneś zgłosić się do periodontologa (specjalisty od chorób przyzębia), jeśli:
- Masz głębokie kieszonki dziąsłowe (powyżej 5-6 mm), które nie reagują na standardowe leczenie skalingiem poddziąsłowym.
- Badania rentgenowskie wykazują zaawansowany ubytek kości wokół zębów.
- Doświadczasz znacznej ruchomości zębów.
- Występuje u Ciebie ropna wydzielina z kieszonek.
- Po podstawowym leczeniu nie widzisz poprawy, a objawy takie jak krwawienie czy stan zapalny utrzymują się.
- Masz choroby ogólnoustrojowe (np. niekontrolowaną cukrzycę), które znacząco wpływają na stan przyzębia.
- Potrzebujesz zaawansowanych zabiegów chirurgicznych, takich jak kiretaż otwarty, regeneracja kości czy przeszczepy dziąseł.
Periodontolog posiada specjalistyczną wiedzę i narzędzia do diagnozowania i leczenia najbardziej złożonych przypadków chorób przyzębia, oferując rozwiązania, które wykraczają poza możliwości ogólnej stomatologii.