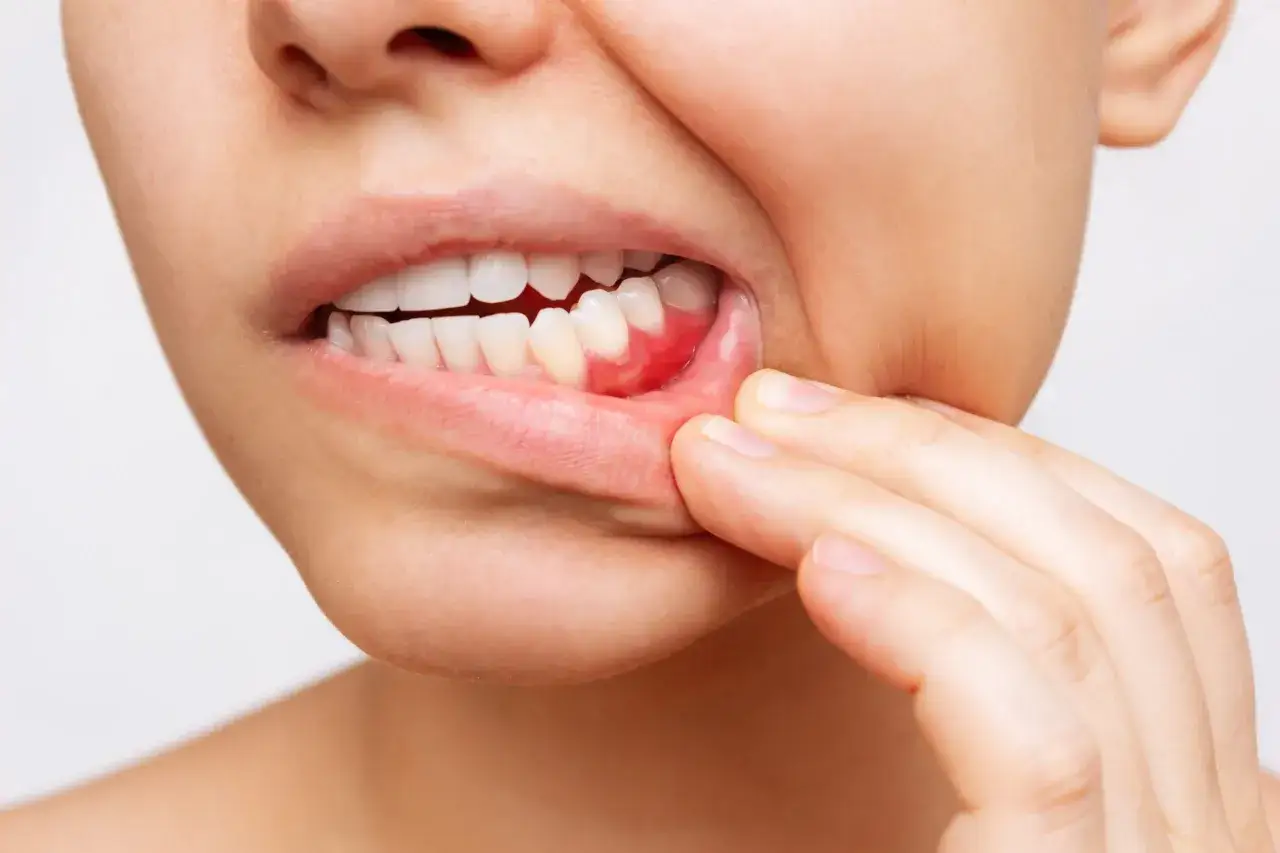
Pulsujące dziąsła często sygnalizują stan zapalny lub infekcję wymagającą uwagi stomatologa
- „Pulsowanie” to tętniący ból, najczęściej związany z zapaleniem dziąseł, chorobą przyzębia, ropniem zęba lub pericoronitis.
- Objawy alarmowe to silny ból, obrzęk, ropa, gorączka lub trudności w otwieraniu ust, wymagające pilnej konsultacji.
- Doraźnie można stosować delikatną higienę, chłodne okłady i płukanki, ale nie należy odwlekać wizyty u dentysty.
- Diagnoza opiera się na badaniu jamy ustnej, sondowaniu dziąseł i często zdjęciach RTG.
- Leczenie zależy od przyczyny – od profesjonalnej higienizacji po opracowanie ropnia czy leczenie kanałowe.
- Kluczem do zapobiegania jest codzienna higiena, regularne kontrole i unikanie czynników ryzyka.
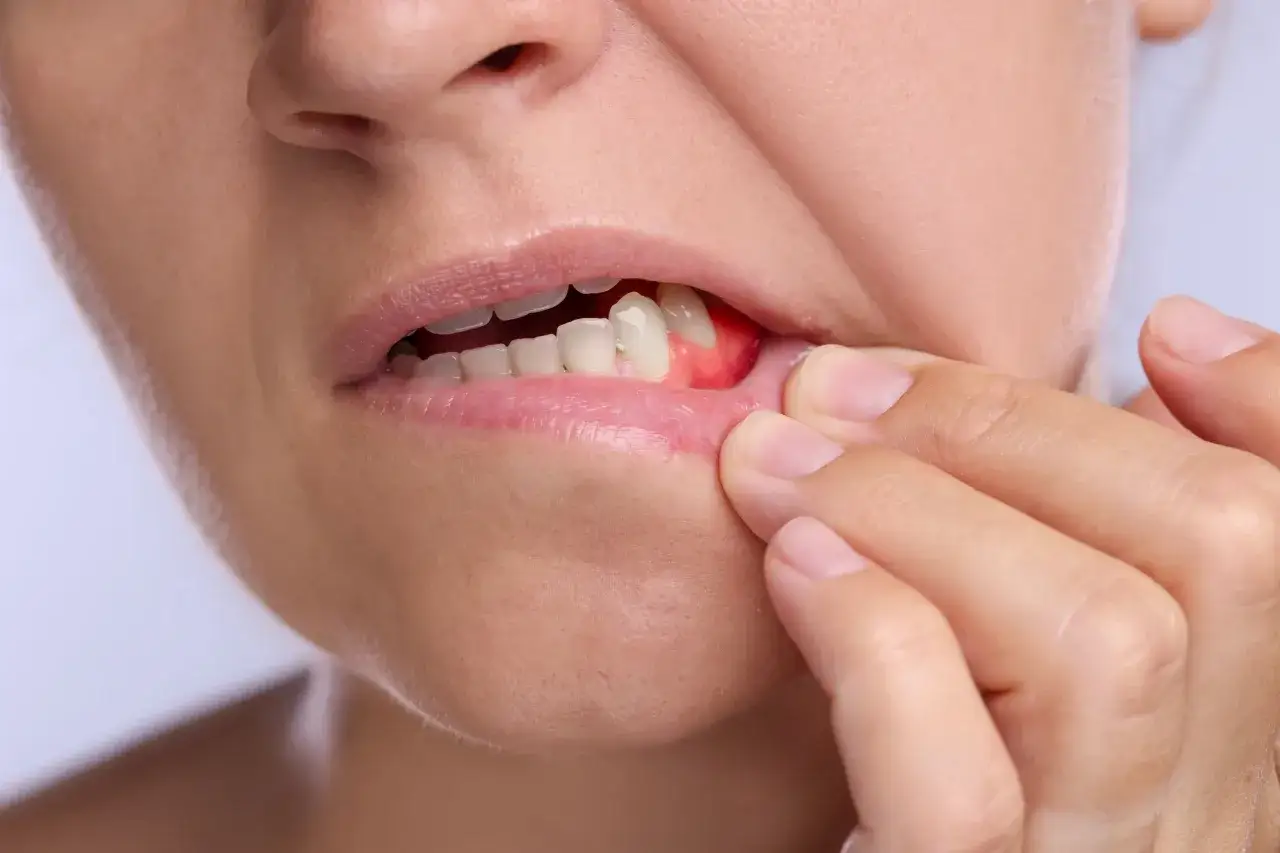
Czym są pulsujące dziąsła i co zwykle oznacza ten objaw?
Kiedy mówimy o „pulsujących dziąsłach”, nie opisujemy konkretnej diagnozy medycznej, lecz raczej specyficzny rodzaj odczuwanego bólu – tętniący, rytmiczny dyskomfort, który często wskazuje na stan zapalny, infekcję lub ucisk w obrębie tkankek miękkich jamy ustnej, czyli dziąseł i przyzębia. Najczęściej tłem dla takiego objawu jest nagromadzenie płytki bakteryjnej i kamienia nazębnego, które prowadzą do zapalenia dziąseł (gingivitis) lub jego bardziej zaawansowanej formy – choroby przyzębia (periodontitis). Z mojego doświadczenia wynika, że pulsowanie jest sygnałem, którego nigdy nie należy ignorować, ponieważ wskazuje na problem, który bez odpowiedniej interwencji stomatologicznej może się pogłębiać, prowadząc do poważniejszych konsekwencji.
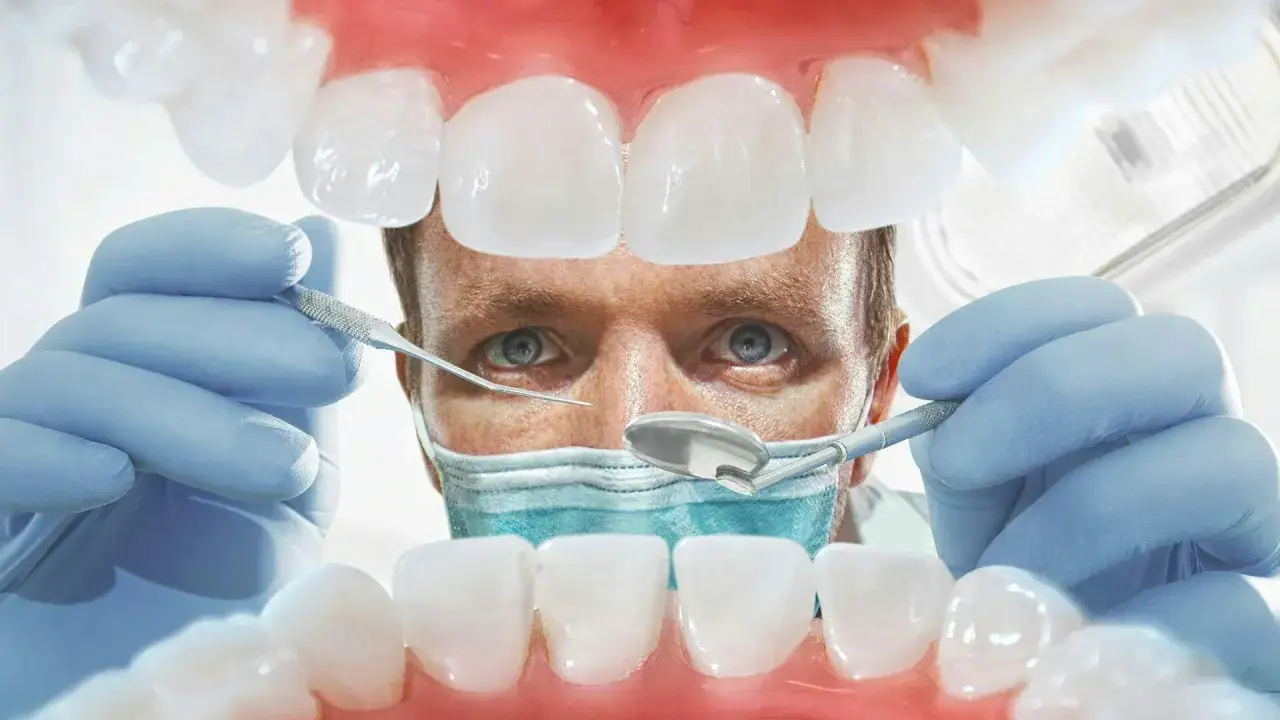
Najczęstsze przyczyny pulsujących dziąseł
Pulsujący ból dziąseł może mieć wiele źródeł, od stosunkowo łagodnych podrażnień po poważne infekcje wymagające natychmiastowej interwencji. Zrozumienie potencjalnych przyczyn jest kluczowe dla podjęcia właściwych kroków.
Zapalenie dziąseł i choroba przyzębia
Zapalenie dziąseł (gingivitis) to początkowa faza choroby dziąseł, wywołana przez nagromadzenie płytki bakteryjnej i kamienia nazębnego. Objawia się zaczerwienieniem, obrzękiem i krwawieniem dziąseł, szczególnie podczas szczotkowania. Nieleczone zapalenie dziąseł może przekształcić się w chorobę przyzębia (periodontitis), która jest znacznie poważniejsza. W periodontitis infekcja atakuje tkanki podtrzymujące zęby, prowadząc do tworzenia się kieszonek przyzębnych – przestrzeni między zębem a dziąsłem, gdzie gromadzą się bakterie. W konsekwencji dochodzi do utraty kości i, w zaawansowanych stadiach, ruchomości, a nawet utraty zębów. Oba te stany mogą wywoływać pulsujący ból, który jest sygnałem aktywnego procesu zapalnego.Ropień zęba lub ropień przyzębny
Ropień zęba (okołowierzchołkowy) lub ropień przyzębny (boczny) to poważne infekcje bakteryjne, które często manifestują się silnym, pulsującym bólem. Ropień okołowierzchołkowy rozwija się wewnątrz zęba, w miazdze, a następnie rozprzestrzenia się do kości wokół wierzchołka korzenia. Ropień przyzębny natomiast powstaje w tkankach dziąsła, często w kieszonce przyzębnej. Objawom tym towarzyszy zazwyczaj tkliwość, obrzęk w okolicy zęba lub dziąsła, a czasem widoczna wydzielina ropna. Według danych NHS, ropień wymaga pilnego leczenia stomatologicznego, ponieważ infekcja może się rozprzestrzeniać. Mayo Clinic dodaje, że ropień zęba może prowadzić do poważnych komplikacji, jeśli nie zostanie leczony, co podkreśla konieczność szybkiej reakcji.
Zapalenie wokół wyrzynającej się ósemki
Stan znany jako pericoronitis to zapalenie dziąsła otaczającego częściowo wyrżniętą ósemkę, czyli ząb mądrości. Jest to bardzo częsty problem, z którym pacjenci zgłaszają się do gabinetu. Typowe objawy to ból, zaczerwienienie i obrzęk dziąsła w okolicy ósemki. Często towarzyszy temu nieprzyjemny smak lub zapach z ust, wynikający z gromadzenia się resztek pokarmowych i bakterii pod płatem dziąsła. W cięższych przypadkach może wystąpić gorączka i trudności w otwieraniu ust (szczękościsk). Pulsowanie w tej okolicy jest wyraźnym sygnałem, że doszło do infekcji.Podrażnienie mechaniczne, zgrzytanie zębami i uraz dziąseł
Czasami pulsujący ból dziąseł nie ma podłoża infekcyjnego, lecz wynika z podrażnienia mechanicznego. Zbyt intensywne szczotkowanie zębów, nieumiejętne używanie wykałaczek, a nawet ostre krawędzie źle dopasowanych protez czy wypełnień mogą prowadzić do uszkodzenia i stanu zapalnego dziąseł. Podobnie, zgrzytanie zębami (bruksizm) lub ich zaciskanie, często nieświadome, wywiera nadmierny nacisk na zęby i tkanki przyzębia. Ten przewlekły uraz może prowadzić do podrażnień i bólu, który bywa odczuwany jako pulsowanie. W takich sytuacjach dziąsła stają się wrażliwe, a nawet lekki dotyk może wywołać dyskomfort.Jak rozpoznać, że pulsowanie dziąseł ma charakter zapalny?
Pulsujący ból dziąseł rzadko występuje w izolacji. Zazwyczaj towarzyszą mu inne objawy, które pomagają zidentyfikować, czy problem ma charakter zapalny. Zwrócenie uwagi na te sygnały jest kluczowe dla wczesnej diagnostyki i leczenia:
- Krwawienie dziąseł: To jeden z najbardziej klasycznych objawów zapalenia, szczególnie zauważalny podczas szczotkowania zębów lub nitkowania.
- Obrzęk i zaczerwienienie: Zdrowe dziąsła są różowe i przylegają ściśle do zębów. W stanie zapalnym stają się spuchnięte i przybierają ciemniejszy, czerwonawy lub nawet siny kolor.
- Nieprzyjemny zapach z ust (halitoza): Spowodowany jest obecnością bakterii beztlenowych, które rozwijają się w stanach zapalnych dziąseł i kieszonkach przyzębnych.
- Ropa: Widoczna wydzielina ropna, która może pojawiać się samoistnie lub po uciśnięciu dziąsła, jest silnym sygnałem aktywnej infekcji.
- Nadwrażliwość: Zębów lub dziąseł na zimno, ciepło lub dotyk, co może wynikać z odsłonięcia szyjek zębowych lub stanu zapalnego.
- Ból przy nagryzaniu: Zwłaszcza w przypadku ropnia lub zaawansowanej choroby przyzębia, nagryzanie może wywoływać ostry, pulsujący ból.
- Cofanie się dziąseł: Dziąsła odsłaniają szyjki zębów, sprawiając, że zęby wydają się dłuższe. Jest to objaw postępującej choroby przyzębia.
- Ruchomość zębów: W zaawansowanych stadiach choroby przyzębia, gdy kość jest niszczona, zęby mogą stać się ruchome.
Wystąpienie kilku z tych objawów jednocześnie jest silnym sygnałem do pilnej wizyty u dentysty. Nie należy ich lekceważyć, ponieważ mogą wskazywać na rozwijającą się infekcję lub chorobę, która wymaga profesjonalnej interwencji.
Kiedy trzeba pilnie udać się do dentysty?
Choć każdy pulsujący ból dziąseł wymaga konsultacji, istnieją objawy, które powinny skłonić do natychmiastowej interwencji stomatologicznej. Ich zignorowanie może prowadzić do poważnych komplikacji zdrowotnych, które wykraczają poza jamę ustną.
Objawy alarmowe wymagające wizyty tego samego dnia
Jeśli doświadczasz któregoś z poniższych objawów, skontaktuj się ze stomatologiem jak najszybciej lub udaj się na dyżur stomatologiczny:
- Silny, narastający ból, który nie ustępuje po lekach przeciwbólowych dostępnych bez recepty. Taki ból często wskazuje na zaawansowaną infekcję.
- Znaczny obrzęk twarzy, szyi lub dna jamy ustnej, który szybko się powiększa. Może to świadczyć o rozprzestrzenianiu się infekcji na okoliczne tkanki.
- Trudności w połykaniu lub oddychaniu. Obrzęk w okolicy gardła lub dna jamy ustnej może zagrażać drożności dróg oddechowych.
- Gorączka i ogólne złe samopoczucie towarzyszące bólowi dziąseł. Są to objawy ogólnoustrojowej reakcji na infekcję.
- Wyciek ropy z dziąsła lub zęba. To wyraźny znak aktywnego procesu infekcyjnego, który wymaga drenażu.
- Uraz zęba lub dziąsła, który powoduje silny ból i krwawienie, np. w wyniku wypadku.
Kiedy zgłosić się na dyżur stomatologiczny lub do SOR
W przypadku objawów ekstremalnych, takich jak szybko rozprzestrzeniający się obrzęk utrudniający oddychanie, niekontrolowane krwawienie z jamy ustnej, czy podejrzenie złamania szczęki (np. po urazie), nie należy czekać na wizytę w gabinecie stomatologicznym. W takich sytuacjach należy niezwłocznie udać się na dyżur stomatologiczny (jeśli jest dostępny) lub bezpośrednio do szpitalnego oddziału ratunkowego (SOR). Te stany są potencjalnie zagrażające życiu i wymagają natychmiastowej pomocy medycznej.
Co można zrobić doraźnie w domu przed wizytą?
Zanim dotrzesz do dentysty, możesz podjąć kilka kroków, aby złagodzić ból i zmniejszyć dyskomfort. Pamiętaj jednak, że są to tylko działania doraźne, które nie zastąpią profesjonalnego leczenia.
- Delikatna higiena jamy ustnej: Kontynuuj szczotkowanie zębów miękką szczoteczką, starając się omijać bolesne, mocno podrażnione miejsca, aby nie pogarszać stanu. Delikatne nitkowanie może pomóc usunąć resztki pokarmowe, które mogłyby pogłębiać problem.
- Unikanie twardych i bardzo gorących/zimnych pokarmów: Spożywaj miękkie pokarmy o umiarkowanej temperaturze. Ekstremalne temperatury i twarde konsystencje mogą dodatkowo drażnić stan zapalny i nasilać ból.
- Chłodny okład: Przyłóż zimny okład (np. lód zawinięty w cienką ściereczkę lub ręcznik) na zewnątrz policzka, w okolicy bolącego miejsca. Chłód może pomóc zmniejszyć obrzęk i przynieść ulgę w bólu.
- Płukanie jamy ustnej łagodnym roztworem: Użyj ciepłej wody z solą (pół łyżeczki soli na szklankę wody) lub delikatnego płynu do płukania ust bez alkoholu. Płukanie pomaga oczyścić jamę ustną, wypłukać bakterie i może zmniejszyć stan zapalny.
- Leki przeciwbólowe dostępne bez recepty: Przyjmij paracetamol lub ibuprofen zgodnie z zaleceniami producenta. Mogą one skutecznie złagodzić ból do czasu wizyty u dentysty.
Czego nie robić: Podkreślam, że nie należy ogrzewać obrzęku, ponieważ ciepło może przyspieszyć rozwój i rozprzestrzenianie się infekcji. Zdecydowanie odradzam również samodzielne próby leczenia przyczyny problemu „na ślepo”, np. poprzez wkładanie czegokolwiek do kieszonek dziąsłowych. Przede wszystkim, nie należy odwlekać konsultacji stomatologicznej, zwłaszcza przy nasileniu objawów. Według danych NIDCR i ADA, właściwa higiena jest kluczowa, ale w przypadku infekcji, antybiotyki i leczenie stomatologiczne są niezbędne i nie można ich zastąpić domowymi sposobami.
Jak dentysta diagnozuje przyczynę pulsowania dziąseł?
Gdy zgłosisz się do gabinetu z pulsującymi dziąsłami, dentysta przeprowadzi szczegółowy proces diagnostyczny, aby precyzyjnie określić przyczynę problemu. Tylko dokładna diagnoza pozwala na skuteczne i trwałe leczenie.
Badanie jamy ustnej i sondowanie dziąseł
Pierwszym krokiem jest zawsze dokładne badanie jamy ustnej. Dentysta oceni ogólny stan dziąseł – ich kolor, stopień obrzęku, obecność krwawienia oraz ewentualnych zmian patologicznych. Sprawdzi również stan zębów, poszukując ubytków, starych wypełnień czy innych potencjalnych źródeł problemu. Kluczowym elementem jest sondowanie dziąseł – delikatne mierzenie głębokości kieszonek przyzębnych za pomocą specjalnej, skalowanej sondy. Pozwala to ocenić stopień zaawansowania choroby przyzębia i zidentyfikować miejsca, gdzie gromadzą się bakterie i kamień poddziąsłowy.
RTG, ocena kieszonek i źródła infekcji
Często niezbędne jest wykonanie zdjęć rentgenowskich. Mogą to być zdjęcia pantomograficzne (przeglądowe, obejmujące całe uzębienie) lub punktowe (koncentrujące się na konkretnym zębie). Zdjęcia RTG są nieocenione, ponieważ pozwalają ocenić stan kości wokół zębów, wykryć ubytki niewidoczne gołym okiem, ropnie okołowierzchołkowe (u podstawy korzenia), złamania korzeni czy problemy z zębami mądrości (np. ich nieprawidłowe położenie). Dzięki RTG mogę zidentyfikować ukryte źródła infekcji i ocenić zakres uszkodzeń, co jest fundamentem do zaplanowania skutecznego leczenia.
Jak wygląda leczenie w zależności od przyczyny?
Leczenie pulsujących dziąseł jest zawsze dostosowane do zdiagnozowanej przyczyny. Nie ma jednego uniwersalnego rozwiązania, dlatego tak ważna jest precyzyjna diagnostyka.
Higienizacja i leczenie zapalenia dziąseł
W przypadku zapalenia dziąseł (gingivitis) i początkowych stadiów choroby przyzębia, podstawą leczenia jest profesjonalne czyszczenie zębów. Obejmuje ono skaling (usunięcie kamienia nazębnego naddziąsłowego i poddziąsłowego) oraz piaskowanie (usunięcie osadów i przebarwień). W bardziej zaawansowanych przypadkach choroby przyzębia, konieczne może być głębokie czyszczenie, czyli kiretaż (root planing), polegające na wygładzaniu powierzchni korzeni zębów, aby usunąć bakterie i toksyny. Po zabiegu dentysta może również zalecić stosowanie specjalnych płukanek antybakteryjnych lub past do zębów, które wspomagają gojenie i redukcję stanu zapalnego.
Opracowanie ropnia, leczenie kanałowe lub ekstrakcja
Leczenie ropnia polega przede wszystkim na jego nacięciu i drenażu, co umożliwia odpływ nagromadzonej ropy i natychmiastową ulgę w bólu. Często w połączeniu z drenażem stosuje się antybiotykoterapię, aby zwalczyć infekcję bakteryjną. Jeśli przyczyną ropnia jest martwa miazga zęba (ropień okołowierzchołkowy), niezbędne jest leczenie kanałowe, które polega na usunięciu zainfekowanej tkanki z wnętrza zęba i jego szczelnym wypełnieniu. W sytuacjach, gdy ząb jest zbyt zniszczony, a infekcja bardzo zaawansowana i niepodatna na inne metody leczenia, konieczna może być jego ekstrakcja (usunięcie), aby definitywnie wyeliminować źródło problemu.
Leczenie pericoronitis i decyzja o ósemce
Leczenie pericoronitis zazwyczaj rozpoczyna się od dokładnego płukania i czyszczenia okolicy zęba mądrości, aby usunąć resztki pokarmowe i bakterie. Dentysta może użyć specjalnych roztworów antyseptycznych. W przypadku rozległej infekcji, która objawia się gorączką i obrzękiem, mogą być przepisane antybiotyki. Po opanowaniu ostrego stanu zapalnego, dentysta oceni, czy ząb mądrości ma szansę na prawidłowe wyrznięcie. Jeśli nie, lub jeśli problem będzie nawracał, konieczne może być usunięcie ósemki, aby zapobiec przyszłym infekcjom i powikłaniom.
Jak zapobiegać nawrotom i chronić dziąsła oraz przyzębie?
Profilaktyka odgrywa kluczową rolę w utrzymaniu zdrowia dziąseł i zapobieganiu nawrotom pulsującego bólu. Moim zdaniem, to właśnie regularne, świadome działania są najlepszą inwestycją w zdrowy uśmiech.
- Codzienna, dokładna higiena jamy ustnej: To fundament. Szczotkuj zęby co najmniej dwa razy dziennie pastą z fluorem przez co najmniej dwie minuty. Codziennie czyść przestrzenie międzyzębowe za pomocą nici dentystycznej lub szczoteczek międzyzębowych, aby usunąć płytkę bakteryjną i resztki pokarmowe z miejsc niedostępnych dla szczoteczki.
- Regularne kontrole stomatologiczne i profesjonalna higienizacja: Odwiedzaj dentystę co najmniej raz na 6-12 miesięcy. Profesjonalne czyszczenie zębów pozwala usunąć kamień nazębny, którego nie da się usunąć domowymi metodami, oraz wcześnie wykryć ewentualne problemy.
- Ograniczenie palenia tytoniu: Palenie jest jednym z głównych czynników ryzyka chorób przyzębia, ponieważ osłabia układ odpornościowy i utrudnia gojenie się dziąseł. Rzucenie palenia znacząco poprawia zdrowie jamy ustnej.
- Kontrola chorób ogólnoustrojowych: W szczególności cukrzyca ma znaczący wpływ na zdrowie dziąseł. Utrzymywanie stabilnego poziomu cukru we krwi jest kluczowe dla zapobiegania chorobom przyzębia.
- Prawidłowa dieta: Zbilansowana dieta, bogata w witaminy (szczególnie C i D) i minerały (wapń), wspiera zdrowie jamy ustnej i odporność organizmu. Ogranicz spożycie cukrów, które sprzyjają rozwojowi bakterii.
- Higiena aparatów ortodontycznych i protez: Jeśli nosisz aparat ortodontyczny lub protezę, regularne i dokładne ich czyszczenie oraz kontrole u dentysty są niezbędne, aby nie podrażniały dziąseł i nie sprzyjały gromadzeniu się bakterii.
Według danych NIDCR, właściwa higiena jamy ustnej jest niezaprzeczalnie fundamentem profilaktyki chorób dziąseł. Pamiętaj, że twoje zaangażowanie w codzienną pielęgnację ma ogromne znaczenie.
Najczęstsze pytania o pulsujące dziąsła
Wielu pacjentów ma podobne wątpliwości dotyczące pulsujących dziąseł. Postaram się rozwiać te najczęściej pojawiające się pytania.
Czy pulsowanie zawsze oznacza ropień?
Nie, pulsowanie nie zawsze oznacza ropień, choć jest to jedna z poważniejszych przyczyn. Jak już wspomniałem, może być objawem mniej zaawansowanego stanu zapalnego dziąseł (gingivitis), podrażnienia mechanicznego, a nawet problemów związanych z wyrzynającym się zębem mądrości (pericoronitis). Jednakże, ponieważ ropień jest możliwą i poważną przyczyną, która wymaga pilnej interwencji, zawsze należy skonsultować się z dentystą, aby wykluczyć tę diagnozę lub podjąć odpowiednie leczenie.
Czy można czekać, aż samo przejdzie?
Zdecydowanie odradzam czekanie. Pulsujący ból dziąseł rzadko mija samoistnie, a wręcz przeciwnie – odwlekanie wizyty u dentysty może prowadzić do pogorszenia stanu, rozprzestrzenienia się infekcji i znacznie poważniejszych konsekwencji. Nieleczone stany zapalne mogą skutkować utratą zęba, rozległymi ropniami, a nawet ogólnoustrojowymi powikłaniami zdrowotnymi. Im szybciej zostanie postawiona diagnoza i wdrożone leczenie, tym większa szansa na szybki powrót do zdrowia i uniknięcie bardziej inwazyjnych procedur.
Przeczytaj również: Ukruszony ząb mleczny u dziecka - Co robić? Kiedy do dentysty?
Czy antybiotyk wystarczy?
Antybiotyki mogą być pomocne w zwalczaniu infekcji bakteryjnej i często są przepisywane jako element leczenia, zwłaszcza w przypadku ropni czy rozległych stanów zapalnych. Jednakże, zazwyczaj nie są one wystarczające do rozwiązania problemu w dłuższej perspektywie. Kluczowe jest usunięcie pierwotnej przyczyny infekcji, która może być kamieniem nazębnym, martwą miazgą zęba, resztkami pokarmowymi pod dziąsłem czy ropą wymagającą drenażu. Antybiotyki bez usunięcia źródła problemu zazwyczaj przynoszą tylko tymczasową ulgę, a problem powraca po zakończeniu kuracji. Według zaleceń ADA, antybiotyki są często nadużywane w stomatologii i powinny być stosowane tylko w uzasadnionych przypadkach, jako uzupełnienie leczenia mechanicznego, a nie jego zamiennik.