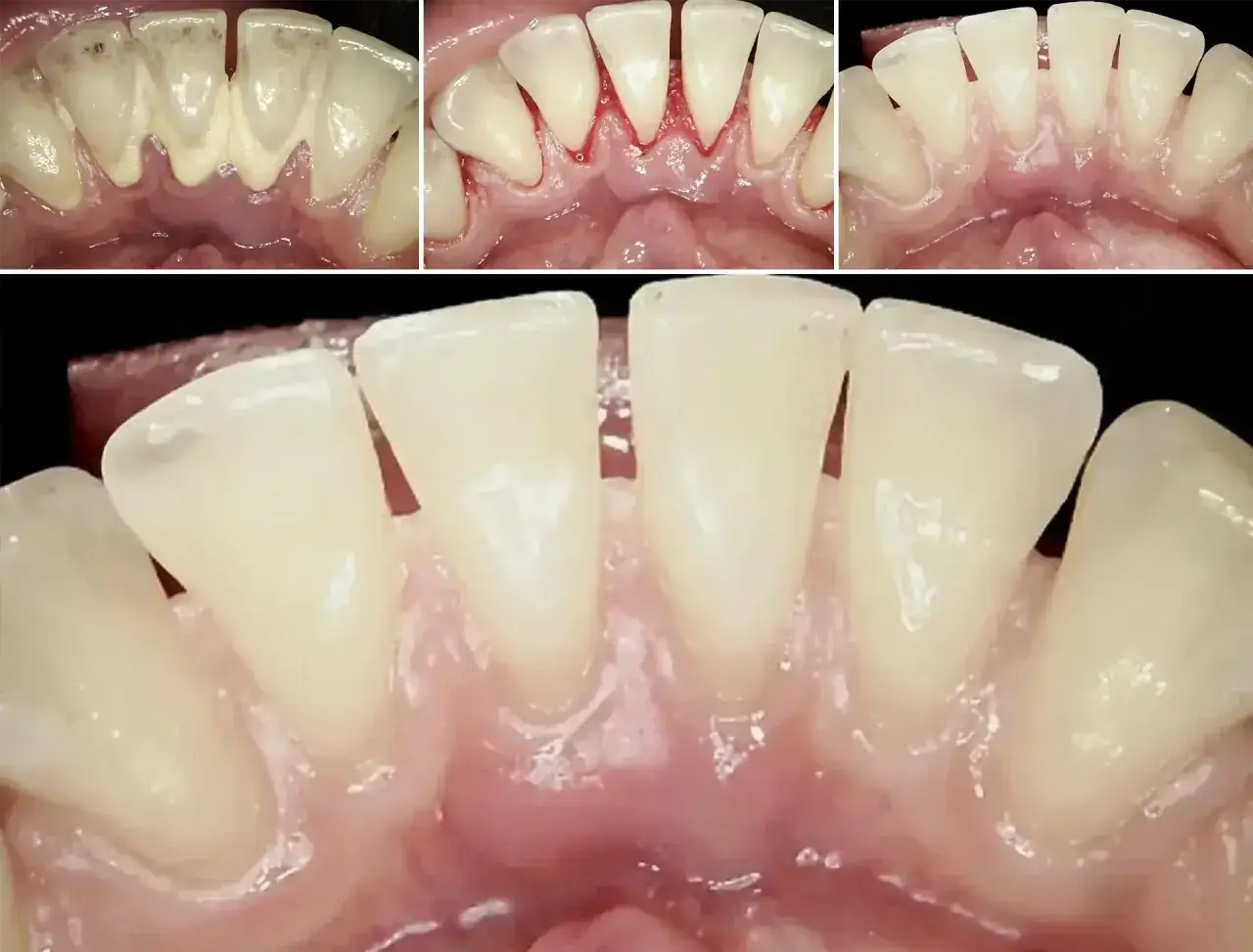
Czerwone, krwawiące lub obrzęknięte dziąsła to sygnał, którego nie warto odkładać. Infekcja dziąsła najczęściej oznacza zapalenie dziąseł, ale bywa też początkiem głębszego problemu z przyzębiem. W tym artykule znajdziesz objawy, przyczyny, różnice między łagodnym stanem zapalnym a periodontitis oraz praktyczne wskazówki, kiedy wystarczy poprawić higienę, a kiedy potrzebna jest szybka wizyta u dentysty.
Najważniejsze informacje o stanie zapalnym dziąseł w jednym miejscu
- Zapalenie dziąseł jest zwykle odwracalne, ale choroba przyzębia obejmuje już także utratę kości i wymaga długofalowej kontroli.
- Do typowych objawów należą: krwawienie, zaczerwienienie, obrzęk, tkliwość, nieświeży oddech i cofanie się dziąseł.
- Główną przyczyną jest płytka bakteryjna i kamień nazębny, a kamień usuwa już tylko profesjonalne oczyszczenie.
- Palenie, cukrzyca, suchość w ustach, stres i niektóre leki mogą wyraźnie pogarszać stan dziąseł.
- Leczenie zwykle opiera się na higienizacji, skalingu i root planingu, a czasem na leczeniu periodontologicznym lub lekach wspomagających.
- Przy ruchomych zębach, ropniu, owrzodzeniach, czerwonych plamach lub guzku w jamie ustnej potrzebna jest pilna konsultacja.
Czym jest stan zapalny dziąseł i kiedy robi się poważniej
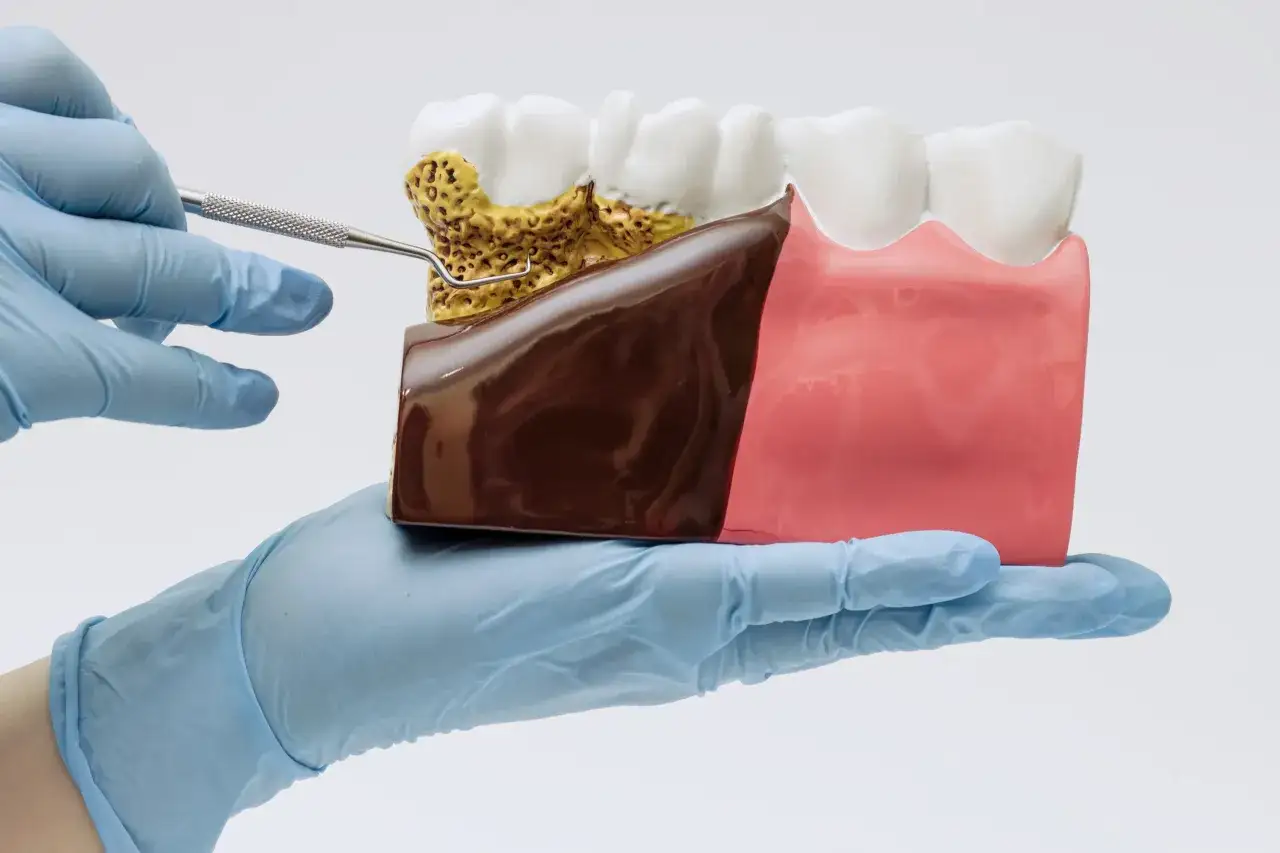
Najczęściej problem zaczyna się od gingivitis, czyli zapalenia dziąseł. To etap, w którym tkanki są podrażnione, czerwone i skłonne do krwawienia, ale nadal można je zwykle doprowadzić do zdrowia, jeśli szybko usunie się przyczynę. Jeśli stan zapalny schodzi głębiej, dochodzi do periodontitis, czyli choroby przyzębia. Wtedy oprócz dziąseł zajęte są także struktury podtrzymujące zęby, a część zmian staje się nieodwracalna.
| Cecha | Zapalenie dziąseł | Zapalenie przyzębia |
|---|---|---|
| Zakres zmian | Dziąsła są objęte stanem zapalnym | Zajęte są też więzadła i kość otaczająca ząb |
| Odwracalność | Zwykle tak | Nie w pełni, ale można hamować postęp |
| Typowe objawy | Krwawienie, zaczerwienienie, obrzęk, tkliwość | Cofanie dziąseł, kieszonki, ruchomość zębów, ból przy żuciu |
| Najczęstsze działanie | Usunięcie płytki, kamienia i poprawa higieny | Głębokie oczyszczanie, leczenie periodontologiczne i kontrola długoterminowa |
W praktyce to rozróżnienie ma duże znaczenie. Im szybciej zareagujesz, tym większa szansa, że problem skończy się na etapie, który da się cofnąć bez bardziej złożonego leczenia.
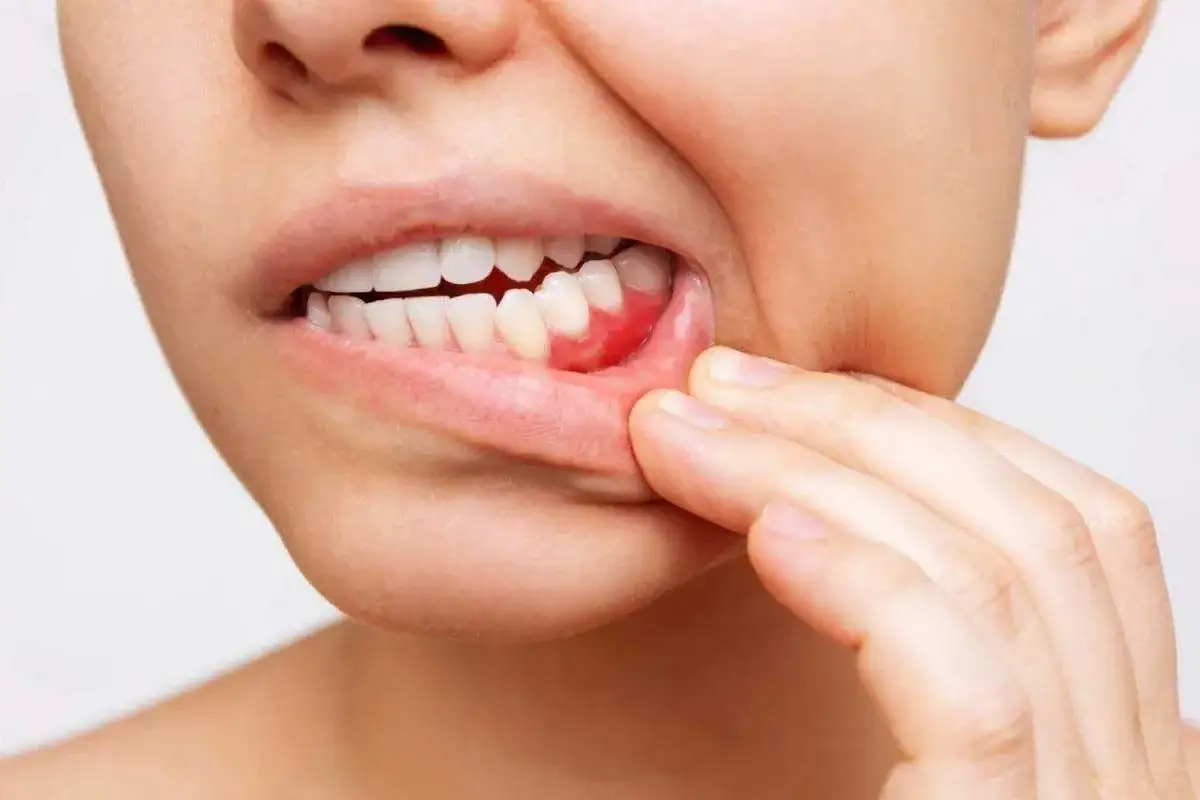
Jak rozpoznać problem po objawach
Stan zapalny dziąseł nie zawsze od razu boli. Wczesne stadium potrafi długo przebiegać skąpoobjawowo, dlatego wiele osób trafia do dentysty dopiero wtedy, gdy pojawia się krwawienie albo nieprzyjemny zapach z ust. To błąd, bo właśnie na tym etapie leczenie jest zwykle najprostsze.
- Czerwone, obrzęknięte i tkliwe dziąsła - to klasyczny obraz zapalenia, który często widać już przy zwykłym myciu zębów.
- Krwawienie podczas szczotkowania lub jedzenia - zwłaszcza przy twardszych produktach, na przykład jabłkach.
- Nieświeży oddech - jeśli utrzymuje się mimo regularnego mycia, może świadczyć o odkładaniu się bakterii i kamienia.
- Cofanie się dziąseł - zęby zaczynają wyglądać na dłuższe, a szyjki mogą być bardziej wrażliwe.
- Ból przy żuciu i uczucie dyskomfortu - częściej sugerują już bardziej zaawansowany stan zapalny.
- Ruchomość zębów - to sygnał ostrzegawczy, którego nie wolno bagatelizować, bo zwykle oznacza głębsze zajęcie tkanek podtrzymujących.
Jeśli objawy są niespójne, nie trzeba próbować zgadywać samemu. W jamie ustnej kilka różnych problemów może dawać podobne sygnały, dlatego ocena stomatologiczna ma tu większą wartość niż domowe domysły.
Skąd biorą się problemy z dziąsłami
Najczęstszym mechanizmem jest prozaiczna, ale bardzo konsekwentna sprawa: płytka bakteryjna. Jeśli nie jest regularnie usuwana, twardnieje w kamień nazębny, a ten już nie schodzi zwykłą szczoteczką. Bakterie i ich produkty drażnią dziąsła, wywołują stan zapalny i stopniowo nasilają problem.
Tu właśnie widać różnicę między domową higieną a profesjonalnym oczyszczeniem. Szczotkowanie i czyszczenie przestrzeni międzyzębowych usuwa płytkę, ale kamień wymaga już zabiegu higienizacyjnego w gabinecie. Odkładanie tej wizyty zwykle tylko wydłuża leczenie.
Przeczytaj również: Paradontoza - kiedy wypadają zęby? Czy można je uratować?
Co zwiększa ryzyko
- Palenie - osłabia gojenie i utrudnia opanowanie zapalenia.
- Cukrzyca - sprzyja utrzymywaniu się stanu zapalnego i może pogarszać przebieg leczenia.
- Zmiany hormonalne - ciąża, dojrzewanie czy menopauza mogą nasilać wrażliwość dziąseł.
- Suchość w ustach - ślina gorzej chroni przed bakteriami i naturalnym odkładaniem się osadu.
- Niektóre leki - mogą wpływać na stan dziąseł lub zmniejszać wydzielanie śliny.
- Stres - często pośrednio pogarsza higienę i odporność organizmu.
- Predyspozycje genetyczne - u części osób choroba rozwija się łatwiej mimo podobnych nawyków.
- Wady zgryzu i stłoczenia - utrudniają dokładne czyszczenie i sprzyjają gromadzeniu się płytki.
- Słaba dieta - uboga w składniki odżywcze i połączona z częstym podjadaniem nie pomaga w utrzymaniu zdrowych tkanek.
To nie są czynniki, które same z siebie muszą wywołać chorobę. Raczej podnoszą ryzyko i sprawiają, że zwykłe zaniedbanie higieny szybciej zamienia się w realny problem kliniczny.
Jak wygląda leczenie w praktyce
Skuteczne leczenie ma dwa cele: opanować stan zapalny i usunąć przyczynę. Jeśli zostanie tylko łagodzenie objawów, problem zwykle wraca. Dlatego dobry plan leczenia jest prosty, ale konsekwentny.
- Ocena stanu dziąseł - dentysta lub periodontolog sprawdza krwawienie, głębokość kieszonek i obecność kamienia.
- Higienizacja - usuwa się osad i kamień, bo bez tego bakterie nadal mają warunki do namnażania.
- Skaling i root planing - czyli głębsze oczyszczanie poniżej linii dziąseł i wygładzenie powierzchni korzeni, aby ograniczyć miejsca, w których łatwo zalega płytka.
- Wsparcie miejscowe - czasem lekarz zaleca płukanki lub leki miejscowe, ale są one dodatkiem, a nie zamiennikiem oczyszczania.
- Leczenie periodontologiczne - przy zaawansowanych zmianach może być potrzebne bardziej rozbudowane postępowanie, czasem także zabiegowe.
- Kontrola po leczeniu - bez niej łatwo wrócić do punktu wyjścia, zwłaszcza jeśli wcześniej problem rozwijał się miesiącami.
Antybiotyk nie jest rozwiązaniem pierwszego wyboru w każdym przypadku. Może być potrzebny tylko w wybranych sytuacjach, zwykle jako uzupełnienie leczenia gabinetowego, a nie jego zastępstwo. To ważne, bo sam lek bez usunięcia płytki i kamienia nie usuwa źródła problemu.
Chlorheksydyna może pomóc, ale ma wyraźne ograniczenia
Chlorheksydyna bywa stosowana krótkoterminowo przy infekcjach i stanach zapalnych jamy ustnej. Może ograniczać płytkę i zmniejszać objawy gingivitis, dlatego czasem dentysta zaleca ją jako wsparcie po zabiegu lub w krótkim okresie nasilonego zapalenia.
Trzeba jednak pamiętać o dwóch rzeczach. Po pierwsze, to nie jest zamiennik szczotkowania ani czyszczenia międzyzębowego. Po drugie, preparaty z chlorheksydyną mogą powodować przebarwienia zębów, języka, protez, a czasem także zmianę smaku. Z tego powodu zwykle stosuje się je krótko i zgodnie z zaleceniem lekarza.
- może pomóc ograniczyć płytkę bakteryjną i stan zapalny
- najlepiej działa jako dodatek do codziennej higieny
- nie powinno się używać jej dłużej niż zalecono bez kontroli
- może pozostawiać przebarwienia i wpływać na odczuwanie smaku
To jeden z tych preparatów, które są przydatne, ale łatwo przecenić. W rękach dentysty potrafią być użyteczne, natomiast używane chaotycznie często dają więcej skutków ubocznych niż korzyści.
Kiedy nie czekać z wizytą
Nie każdy problem z dziąsłami oznacza nagły stan zagrożenia, ale są sytuacje, w których nie warto odkładać konsultacji. Im szybciej zostanie oceniona przyczyna, tym mniejsze ryzyko, że stan zapalny przejdzie w bardziej rozległe uszkodzenie tkanek.
- Bardzo bolesne i mocno spuchnięte dziąsła
- Ruchome zęby albo wrażenie, że zgryz nagle się zmienił
- Owrzodzenia lub czerwone plamy w jamie ustnej, które nie znikają
- Guzek w jamie ustnej lub na wardze
- Podejrzenie ropnia, czyli miejscowego nagromadzenia ropy
To nie jest moment na obserwowanie problemu przez kolejne tygodnie. Przy takich objawach lekarz powinien zobaczyć zmianę możliwie szybko.
Codzienna rutyna, która naprawdę robi różnicę
Najlepsza profilaktyka jest mniej spektakularna niż reklamy płynów do płukania, ale za to działa przewidywalnie. Oparta jest na regularności, a nie na jednorazowych zrywach.
- Szczotkuj zęby 2 razy dziennie pastą z fluorem - najlepiej dokładnie, ale bez agresywnego szorowania.
- Czyść przestrzenie międzyzębowe codziennie - nić, szczoteczki międzyzębowe albo inne narzędzie dobrane do twoich zębów.
- Nie pomijaj kontroli i profesjonalnego czyszczenia - bo to właśnie tam usuwa się kamień, którego nie zdejmie domowa higiena.
- Rzuć palenie - jeśli dziąsła już są w stanie zapalnym, to jedna z decyzji, która może wyraźnie poprawić rokowanie.
- Dbaj o suchość w ustach i dietę - pij wodę, ogranicz częste podjadanie i nie traktuj słodyczy jak „niewinnej przekąski” między posiłkami.
Jeśli masz ciasne przestrzenie między zębami, sama nitka może nie wystarczyć wszędzie. W wielu przypadkach lepiej sprawdzają się szczoteczki międzyzębowe dobrane do wielkości szczelin. To drobna zmiana, ale często daje wyraźnie lepszy efekt niż przypadkowe „czyszczenie od czasu do czasu”.
W chorobach dziąseł najwięcej daje konsekwencja. Najpierw trzeba usunąć przyczynę, potem utrzymać efekt codzienną higieną i regularną kontrolą. To właśnie ten prosty model najczęściej chroni przed nawrotem i przed przejściem z problemu odwracalnego do takiego, który zostaje na lata.