„Dziura w dziąśle” to potoczne określenie, które często budzi niepokój i wiele pytań. Ten artykuł ma za zadanie rozwiać wątpliwości, wyjaśniając, co może kryć się za tym objawem – od mniej groźnych stanów po te wymagające pilnej interwencji stomatologicznej. Dowiesz się, kiedy potrzebna jest natychmiastowa pomoc i jak dbać o zdrowie jamy ustnej, by unikać podobnych problemów.
Co oznacza „dziura w dziąśle” i kiedy wymaga pilnej wizyty
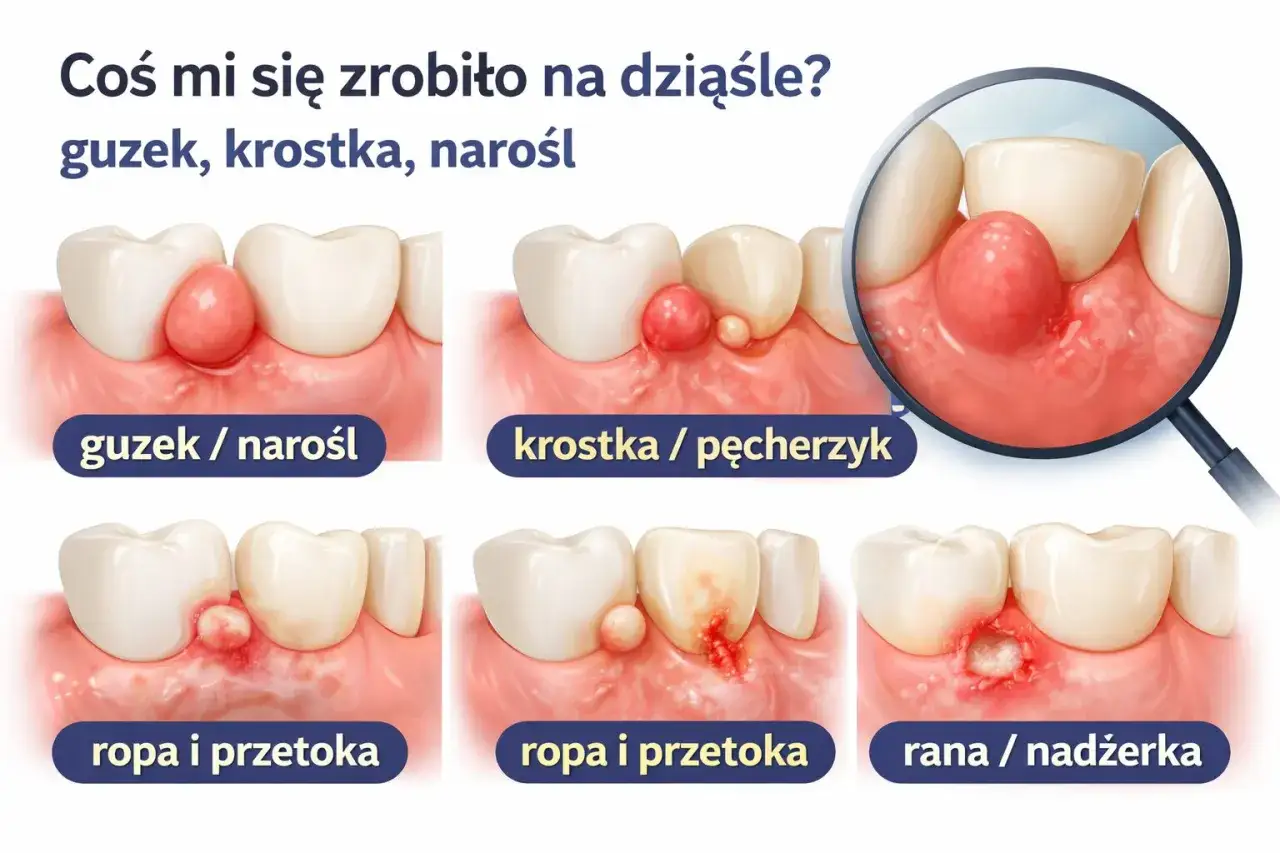
- „Dziura w dziąśle” to potoczne określenie kilku problemów, takich jak kieszonka przyzębna, przetoka ropna, gojący się zębodół lub ubytek po urazie.
- Objawy alarmowe, jak gorączka, szybki obrzęk twarzy, trudności w połykaniu lub oddychaniu, wymagają natychmiastowej pomocy stomatologicznej.
- Leczenie zależy od przyczyny i może obejmować drenaż ropy, leczenie kanałowe, usunięcie zęba lub specjalistyczne zabiegi periodontologiczne.
- Antybiotyki są wsparciem, ale nie zastępują usunięcia źródła infekcji.
- Prawidłowa higiena jamy ustnej i regularne kontrole to klucz do zapobiegania problemom z dziąsłami.
Czym może być „dziura w dziąśle” i dlaczego to nie zawsze jest prawdziwa dziura
Kiedy pacjenci mówią o „dziurze w dziąśle”, najczęściej mają na myśli coś, co wygląda jak ubytek, otwór lub zagłębienie w tkance dziąsłowej. W rzeczywistości to potoczne określenie odnosi się do szeregu różnych stanów, a nie zawsze do fizycznej dziury w dosłownym sensie. Może to być kieszonka przyzębna, czyli pogłębienie się przestrzeni między zębem a dziąsłem, przetoka ropna, która jest ujściem dla ropy z chorego zęba, gojący się zębodół po ekstrakcji, a nawet ubytek powstały w wyniku urazu lub inna zmiana zapalna. Zrozumienie różnic między tymi stanami jest kluczowe, ponieważ każdy z nich wymaga innej diagnozy i, co za tym idzie, odmiennego podejścia terapeutycznego. Niepokój jest naturalny, ale precyzyjne określenie problemu przez specjalistę to pierwszy krok do skutecznego leczenia.
Najczęstsze przyczyny „dziury w dziąśle”: od paradontozy po ropień zęba
Za potocznym określeniem „dziura w dziąśle” kryje się wiele możliwych przyczyn, z których każda ma swoje specyficzne objawy i wymaga odmiennego leczenia. Przyjrzyjmy się najczęściej występującym problemom, które mogą manifestować się w ten sposób.
Kieszonka przyzębna przy chorobie dziąseł i przyzębia
Kieszonka przyzębna to jeden z najczęstszych problemów, które pacjenci mogą opisywać jako „dziurę w dziąśle”. Powstaje ona w wyniku reakcji organizmu na płytkę bakteryjną, która gromadzi się na powierzchni zębów. Początkowo dochodzi do zapalenia dziąseł, które z czasem może prowadzić do utraty przyczepu dziąsłowego i pogłębiania się przestrzeni między zębem a dziąsłem. Ta pogłębiona przestrzeń to właśnie kieszonka przyzębna. Na początku może być bezbolesna, co często sprawia, że pacjenci bagatelizują problem, jednak nieleczona prowadzi do postępującej utraty kości wokół zęba, a w konsekwencji do jego rozchwiania, a nawet utraty.
Prawidłowa głębokość kieszonek przy zębach wynosi zwykle 1-3 mm. Kieszonki głębsze niż 3 mm sugerują chorobę przyzębia, a te powyżej 5 mm są już bardzo trudne do oczyszczenia rutynową higieną domową i wymagają interwencji specjalisty. Typowe objawy zapalenia przyzębia, które często towarzyszą kieszonkom, to krwawienie dziąseł podczas szczotkowania, obrzęk, cofanie się dziąseł, nieświeży oddech, ból przy żuciu, a w zaawansowanych stadiach – rozchwianie zębów. Według danych NIDCR (National Institute of Dental and Craniofacial Research), choroby przyzębia są główną przyczyną utraty zębów u dorosłych.Przetoka ropna, czyli ujście infekcji z chorego zęba
Przetoka ropna to kolejny stan, który może być interpretowany jako „dziura w dziąśle”. Wygląda ona zazwyczaj jak mały guzek lub pęcherzyk na dziąśle, z którego okresowo lub stale wydobywa się ropa. Jest to nic innego jak kanał odprowadzający ropę z przewlekłej infekcji, najczęściej pochodzącej z martwego zęba lub zęba z nieleczonym zapaleniem miazgi. Co ciekawe, gdy przetoka jest aktywna i ropa ma ujście, ból zęba może być mniejszy, ponieważ ciśnienie w ognisku zapalnym jest redukowane. Nie oznacza to jednak, że problem zniknął. Wręcz przeciwnie – infekcja nadal trwa, a wydobywająca się ropa jest sygnałem, że w kości toczy się proces zapalny, który może być groźny dla zdrowia ogólnego.
Zębodół po ekstrakcji i suchy zębodół
Po usunięciu zęba w miejscu ekstrakcji pozostaje zębodół. Jego prawidłowe gojenie polega na wytworzeniu się skrzepu krwi, który chroni ranę i stopniowo jest zastępowany przez nową kość. Pewien ból i obrzęk po zabiegu są normalne i zazwyczaj ustępują w ciągu kilku dni. Problem pojawia się, gdy dochodzi do tzw. suchego zębodołu. Jest to powikłanie, w którym skrzep krwi ulega rozpuszczeniu lub wypłukaniu, odsłaniając kość. Suchy zębodół odróżnia się od prawidłowego gojenia narastającym, silnym bólem, który pojawia się zazwyczaj 3-5 dni po ekstrakcji. Towarzyszy mu często nieprzyjemny smak i zapach w miejscu po zębie. To stan wymagający interwencji stomatologicznej, ponieważ odsłonięta kość jest narażona na infekcje i bardzo bolesna.
Rzadsze przyczyny: uraz, afta, wyrzynająca się ósemka, stan zapalny tkanek
Czasami „dziura w dziąśle” może mieć mniej typowe podłoże. Może to być ubytek po urazie, na przykład w wyniku przypadkowego skaleczenia dziąsła twardym jedzeniem lub niewłaściwym użyciem nici dentystycznej. Innym powodem bywa afta – bolesne owrzodzenie błony śluzowej, które choć zazwyczaj pojawia się na wewnętrznej stronie policzka czy wargi, może wystąpić również na dziąśle. Wokół wyrzynającej się ósemki (zęba mądrości) często rozwija się stan zapalny, zwany zapaleniem okołokoronowym, który może prowadzić do powstania kieszonki dziąsłowej lub nawet ropnia. Wreszcie, mogą to być inne, rzadsze zmiany zapalne lub nawet nowotworowe, dlatego każda niepokojąca zmiana w jamie ustnej powinna zostać skonsultowana ze stomatologiem.
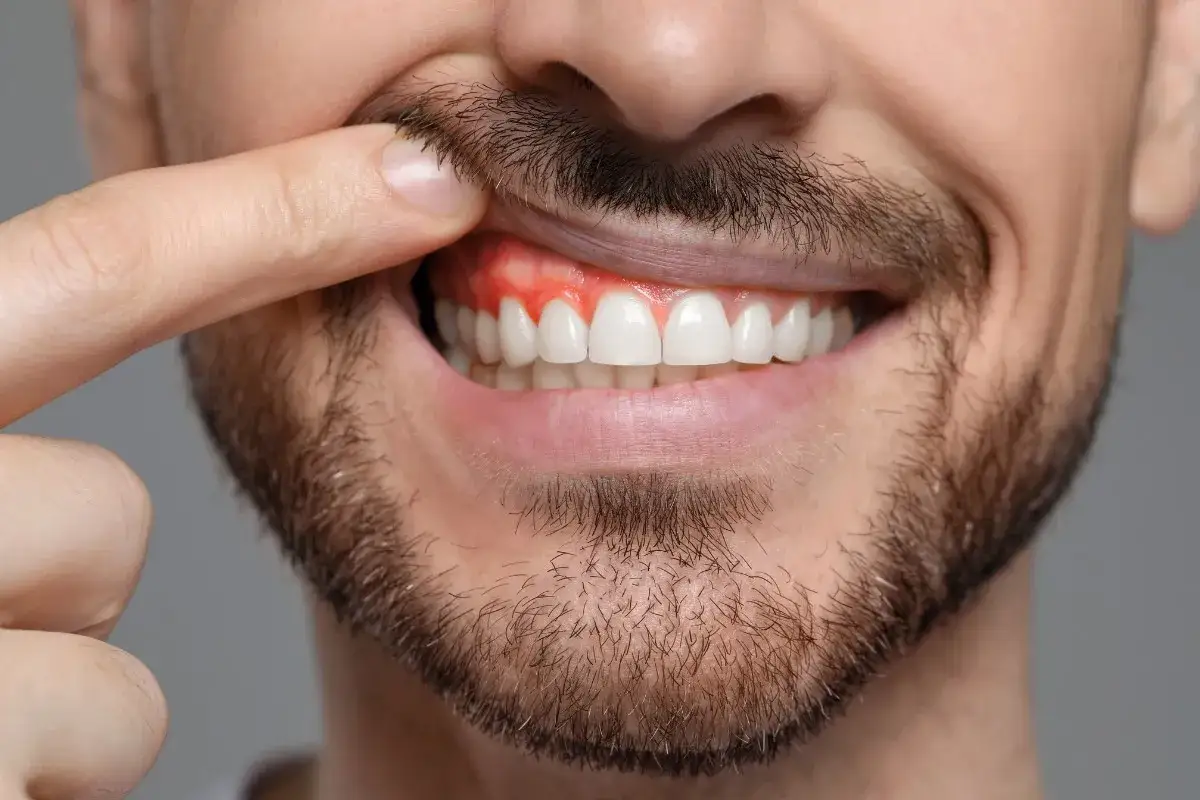
Kiedy należy się zaniepokoić: objawy alarmowe i pilna wizyta u dentysty
Zawsze, gdy zauważamy niepokojące zmiany w jamie ustnej, wizyta u dentysty jest wskazana. Jednak niektóre objawy powinny skłonić nas do natychmiastowej interwencji, ponieważ mogą wskazywać na poważne zagrożenie dla zdrowia.
Ból, obrzęk, ropa, nieświeży oddech i krwawienie
Te objawy są sygnałami ostrzegawczymi, które, choć nie zawsze wymagają pilnej interwencji, nigdy nie powinny być ignorowane. Ból, obrzęk dziąsła, obecność ropy (nawet niewielkiej ilości) czy nieświeży oddech, który utrzymuje się pomimo prawidłowej higieny, to jasne wskazania do umówienia wizyty u stomatologa. Krwawienie dziąseł podczas szczotkowania lub nitkowania, choć często bagatelizowane, jest jednym z pierwszych sygnałów zapalenia dziąseł lub choroby przyzębia. Jak podaje Mayo Clinic, choroba przyzębia często jest początkowo bezbolesna, co sprawia, że pacjenci zbyt późno zgłaszają się po pomoc. Nie zwlekajmy z wizytą, gdy tylko zauważymy którykolwiek z tych symptomów.
Objawy alarmowe wymagające pilnej pomocy
Istnieją jednak objawy, które wskazują na poważną, szybko postępującą infekcję i wymagają natychmiastowej pomocy stomatologicznej lub medycznej. Nie należy ich w żadnym wypadku lekceważyć:
- Gorączka: Pojawienie się gorączki w połączeniu z bólem lub obrzękiem w jamie ustnej jest sygnałem, że infekcja może rozprzestrzeniać się w organizmie.
- Szybki, narastający obrzęk twarzy lub żuchwy: Obrzęk, który gwałtownie się powiększa, zwłaszcza jeśli obejmuje okolice oka, szyi lub dna jamy ustnej, może świadczyć o rozprzestrzenianiu się ropnia.
- Trudności w połykaniu, oddychaniu lub otwieraniu ust (szczękościsk): To bardzo poważne objawy, które mogą wskazywać na to, że infekcja zagraża drogom oddechowym lub utrudnia podstawowe funkcje życiowe.
- Rozlewający się ból i obrzęk twarzy: Jeśli ból i obrzęk nie są zlokalizowane, ale rozprzestrzeniają się na większy obszar twarzy, może to oznaczać poważne zakażenie tkanek miękkich.
Pamiętajmy, że ropień zęba lub dziąsła to nagromadzenie ropy spowodowane zakażeniem. Jak podkreśla NHS, wymaga on pilnego leczenia, ponieważ sam zwykle nie ustępuje i może prowadzić do poważnych powikłań, takich jak zapalenie kości, a nawet sepsa. W przypadku wystąpienia tych objawów należy jak najszybciej skontaktować się z pogotowiem stomatologicznym lub udać się na szpitalny oddział ratunkowy.
Jak dentysta ustala przyczynę problemu i stawia diagnozę
Kiedy zgłaszamy się do dentysty z problemem „dziury w dziąśle”, kluczowe jest precyzyjne ustalenie przyczyny. Proces diagnostyczny jest zazwyczaj wieloetapowy i pozwala na postawienie trafnej diagnozy, od której zależy skuteczność leczenia.
Badanie dziąseł sondą i ocena głębokości kieszonek
Pierwszym krokiem jest zawsze dokładne badanie kliniczne. Dentysta używa specjalnej sondy periodontologicznej, aby delikatnie zmierzyć głębokość przestrzeni między zębem a dziąsłem. To badanie pozwala ocenić stan przyzębia – tkanek otaczających ząb – i zdiagnozować ewentualną paradontozę. Prawidłowa głębokość kieszonek to zazwyczaj 1-3 mm. Jeśli sonda zagłębia się bardziej, świadczy to o obecności kieszonek patologicznych, które mogą być siedliskiem bakterii i wymagać specjalistycznego leczenia.Zdjęcie RTG i ocena kości oraz korzeni
Niezwykle ważnym elementem diagnostyki są zdjęcia rentgenowskie. W zależności od potrzeb dentysta może zlecić zdjęcie pantomograficzne (przeglądowe, pokazujące wszystkie zęby i kości szczęk) lub zdjęcia punktowe (obejmujące jeden lub kilka zębów). Zdjęcia RTG pozwalają ocenić stan kości wokół zębów, wykryć obecność zmian okołowierzchołkowych (czyli ropni u wierzchołków korzeni), złamanych korzeni, a także niewyrżniętych zębów mądrości, które mogą być źródłem problemu. Bez zdjęcia rentgenowskiego często niemożliwe jest pełne zrozumienie podłoża dolegliwości.Sprawdzenie, czy źródłem jest ząb, kieszonka czy miejsce po ekstrakcji
Na podstawie badania klinicznego, pomiaru kieszonek oraz analizy zdjęć RTG, dentysta jest w stanie zróżnicować, skąd pochodzi problem. Może to być chory ząb (np. martwy, z głęboką próchnicą, wymagający leczenia kanałowego), zapalenie przyzębia (z kieszonkami), lub powikłanie po usunięciu zęba (np. suchy zębodół). Czasem konieczne jest również wykonanie testów żywotności miazgi, aby sprawdzić, czy ząb jest żywy, czy martwy. Dopiero po kompleksowej ocenie możliwe jest zaplanowanie odpowiedniego i skutecznego leczenia.
Skuteczne leczenie „dziury w dziąśle” w zależności od diagnozy
Leczenie „dziury w dziąśle” jest zawsze ściśle uzależnione od postawionej diagnozy. Nie ma jednej uniwersalnej metody, dlatego tak ważne jest precyzyjne określenie przyczyny problemu. Poniżej przedstawiam najczęściej stosowane terapie.
Leczenie periodontologiczne przy kieszonkach dziąsłowych
Jeśli przyczyną problemu są kieszonki przyzębne, leczenie skupia się na eliminacji bakterii i usunięciu kamienia nazębnego oraz płytki bakteryjnej. Podstawowymi zabiegami są: skaling (usuwanie kamienia naddziąsłowego i poddziąsłowego), root planing (wygładzanie powierzchni korzenia pod dziąsłem, aby utrudnić przyleganie bakterii) oraz kiretaż (oczyszczanie kieszonek z ziarniny zapalnej i bakterii). W Polsce leczenie chorób przyzębia, w tym kiretaż zamknięty, jest dostępny także w ramach NFZ. Poza zabiegami stomatologicznymi, kluczowa jest poprawa higieny jamy ustnej pacjenta oraz kontrola czynników ryzyka, takich jak palenie tytoniu, cukrzyca czy nieprawidłowa dieta. W niektórych przypadkach, gdy kieszonki są bardzo głębokie, może być konieczne leczenie chirurgiczne.
Leczenie zęba przy przetoce lub ropniu
Gdy „dziura w dziąśle” jest przetoką ropną lub ropniem pochodzącym z chorego zęba, priorytetem jest usunięcie źródła infekcji. Często konieczny jest drenaż ropy, który może polegać na nacięciu ropnia lub udrożnieniu kanału zęba, aby ropa mogła swobodnie odpłynąć. W większości przypadków ząb, który jest źródłem infekcji, wymaga leczenia kanałowego (endodontycznego). Polega ono na usunięciu zainfekowanej miazgi zęba, oczyszczeniu i wypełnieniu kanałów korzeniowych. Jeśli ząb jest zbyt zniszczony, aby go uratować, lub leczenie kanałowe jest niemożliwe, może być konieczne jego usunięcie (ekstrakcja).
Postępowanie po ekstrakcji i przy suchym zębodole
W przypadku suchego zębodołu, czyli powikłania po usunięciu zęba, leczenie polega na dokładnym oczyszczeniu zębodołu, usunięciu resztek skrzepu lub martwych tkanek. Następnie dentysta zazwyczaj aplikuje specjalny opatrunek z lekiem przeciwbólowym i antyseptycznym, który pomaga w gojeniu i łagodzi ból. Pacjent otrzymuje szczegółowe instrukcje pozabiegowe dotyczące higieny, diety i przyjmowania leków przeciwbólowych. Kluczowe jest, aby pacjent przestrzegał tych zaleceń, aby zębodół mógł prawidłowo się zagoić.
Kiedy antybiotyk jest potrzebny, a kiedy nie wystarczy
Antybiotyki są cennym narzędziem w walce z infekcjami bakteryjnymi, ale w stomatologii ich rola jest ściśle określona. Antybiotyk bywa stosowany jako wsparcie przy szerzącym się zakażeniu, na przykład gdy towarzyszy mu gorączka, duży obrzęk twarzy lub objawy ogólnoustrojowe. Należy jednak podkreślić, że antybiotyk nigdy nie zastąpi usunięcia przyczyny problemu. Oznacza to, że sam antybiotyk nie wyleczy „dziury w dziąśle” spowodowanej martwym zębem, kamieniem nazębnym czy suchym zębodołem. Zawsze konieczne jest mechaniczne usunięcie źródła infekcji – czy to poprzez leczenie kanałowe, usunięcie kamienia, drenaż ropy, czy ekstrakcję zęba. Antybiotyk może jedynie pomóc opanować objawy i zapobiec rozprzestrzenianiu się infekcji, ale nie rozwiąże jej pierwotnej przyczyny.
Pierwsza pomoc w domu: co zrobić do czasu wizyty u dentysty
Gdy zauważymy niepokojące objawy w jamie ustnej, naturalne jest, że chcemy sobie ulżyć przed wizytą u dentysty. Istnieją pewne kroki, które można podjąć w domu, aby zmniejszyć dyskomfort i zapobiec pogorszeniu się stanu, ale zawsze należy pamiętać, że nie zastąpią one profesjonalnej pomocy.
Delikatna higiena, miękka dieta i leki przeciwbólowe zgodnie z zaleceniem
Przede wszystkim, nie rezygnujmy z higieny. Delikatne szczotkowanie wokół problematycznego miejsca, używając miękkiej szczoteczki, pomoże usunąć resztki jedzenia i płytkę bakteryjną, nie podrażniając dodatkowo dziąsła. Warto również regularnie płukać usta łagodnymi płynami – może to być roztwór soli fizjologicznej (pół łyżeczki soli na szklankę ciepłej wody) lub specjalne płukanki antyseptyczne bez alkoholu. Płukanie pomaga oczyścić ranę i zmniejszyć ilość bakterii. W okresie oczekiwania na wizytę u dentysty zaleca się miękką dietę, unikanie twardych, gorących, bardzo zimnych, ostrych lub kwaśnych pokarmów, które mogłyby podrażnić zmienione miejsce. W celu złagodzenia bólu można przyjmować dostępne bez recepty leki przeciwbólowe, takie jak ibuprofen czy paracetamol, zawsze zgodnie z ulotką i zaleceniami producenta.
Czego nie robić: nie wyciskać, nie nakłuwać, nie palić papierosów
Istnieje szereg działań, których absolutnie nie należy podejmować, ponieważ mogą one pogorszyć stan lub doprowadzić do rozprzestrzenienia się infekcji:
- Nie wyciskać ropy: Próba wyciśnięcia ropy może spowodować rozprzestrzenienie się infekcji na sąsiednie tkanki lub do krwiobiegu.
- Nie nakłuwać zmiany: Samodzielne nakłuwanie guzków, pęcherzyków czy ropni jest bardzo niebezpieczne i może wprowadzić nowe bakterie do rany, prowadząc do poważniejszych powikłań.
- Unikać palenia papierosów: Palenie tytoniu znacząco opóźnia gojenie ran, zwłaszcza po ekstrakcjach zębów, i jest główną przyczyną suchego zębodołu. Nikotyna i inne substancje chemiczne zawarte w dymie tytoniowym mają negatywny wpływ na krążenie i procesy regeneracyjne.
- Nie stosować „domowych” okładów bez konsultacji: Niektóre domowe sposoby, takie jak gorące okłady na zewnątrz twarzy w przypadku ropnia, mogą przyspieszyć jego dojrzewanie i rozprzestrzenianie się, zamiast pomóc. Zawsze należy skonsultować się z dentystą, zanim zastosuje się jakiekolwiek okłady.
Kiedy szukać pomocy natychmiast
Przypominam, że w przypadku wystąpienia objawów alarmowych, takich jak wysoka gorączka, szybki i narastający obrzęk twarzy lub żuchwy, trudności w połykaniu, oddychaniu lub otwieraniu ust, należy natychmiast szukać pomocy. W takiej sytuacji nie czekamy na wizytę u dentysty, lecz kontaktujemy się z pogotowiem stomatologicznym lub udajemy się na najbliższy szpitalny oddział ratunkowy. Czas w takich sytuacjach odgrywa kluczową rolę.

Jak zapobiegać nawrotom i chronić dziąsła na co dzień
Najlepszym sposobem na uniknięcie problemów takich jak „dziura w dziąśle” jest konsekwentna profilaktyka. Długoterminowe strategie dbania o zdrowie jamy ustnej są kluczowe dla utrzymania zdrowych dziąseł i zębów.
Regularne szczotkowanie, nitkowanie lub szczoteczki międzyzębowe
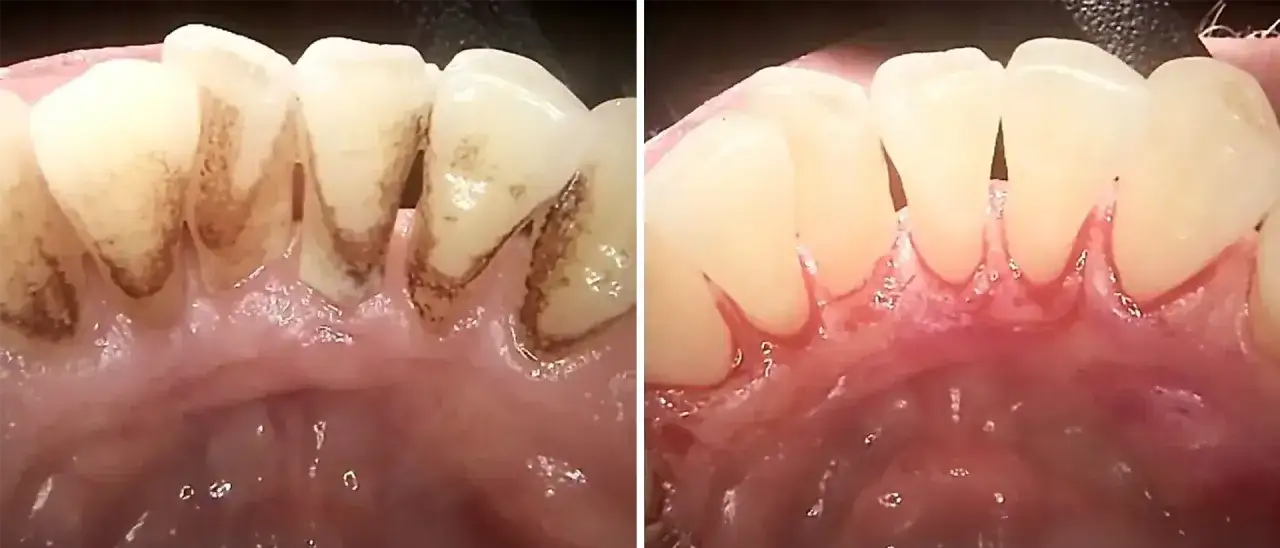
Podstawą profilaktyki jest codzienna, dokładna higiena jamy ustnej. Obejmuje ona szczotkowanie zębów co najmniej dwa razy dziennie, przez dwie minuty, używając odpowiedniej szczoteczki (manualnej lub elektrycznej) i pasty z fluorem. Równie ważne jest usuwanie płytki bakteryjnej i resztek pokarmowych z przestrzeni międzyzębowych, gdzie szczoteczka nie dociera. Do tego celu służy nić dentystyczna lub, co jest często bardziej efektywne, szczoteczki międzyzębowe. Regularne i prawidłowe oczyszczanie tych obszarów zapobiega gromadzeniu się bakterii, które są główną przyczyną zapalenia dziąseł i powstawania kieszonek przyzębnych.
Kontrole i higienizacja co 6-12 miesięcy lub częściej przy ryzyku
Nawet najlepsza higiena domowa nie zastąpi profesjonalnej opieki. Regularne wizyty kontrolne u dentysty, co najmniej raz w roku, są niezbędne do wczesnego wykrywania problemów. Co 6-12 miesięcy, a w przypadku osób z grup ryzyka (np. z paradontozą, cukrzycą, palących) nawet częściej, zaleca się profesjonalne zabiegi higienizacyjne w gabinecie stomatologicznym. Obejmują one skaling (usuwanie kamienia nazębnego) oraz piaskowanie (usuwanie osadów i przebarwień). Zabiegi te eliminują twarde i miękkie złogi, które są idealnym środowiskiem dla rozwoju bakterii i stanów zapalnych.
Przeczytaj również: Pulsujące dziąsła - stan zapalny? Kiedy pilnie do dentysty?
Ograniczenie palenia i dobra kontrola cukrzycy
Wiele czynników zwiększa ryzyko problemów z dziąsłami. Do najważniejszych należą palenie tytoniu, cukrzyca, zła higiena, kamień nazębny i suchość jamy ustnej. Palenie jest jednym z najsilniejszych czynników ryzyka chorób przyzębia i znacząco utrudnia ich leczenie. Rzucenie palenia to jeden z najlepszych kroków, jakie można podjąć dla zdrowia dziąseł i całego organizmu. U osób z cukrzycą, niekontrolowany poziom cukru we krwi sprzyja rozwojowi infekcji, w tym chorób dziąseł. Dlatego utrzymywanie stabilnego poziomu cukru we krwi jest kluczowe dla profilaktyki. Dbanie o te aspekty życia, w połączeniu z regularną higieną i wizytami u stomatologa, pozwoli cieszyć się zdrowym uśmiechem przez długie lata.