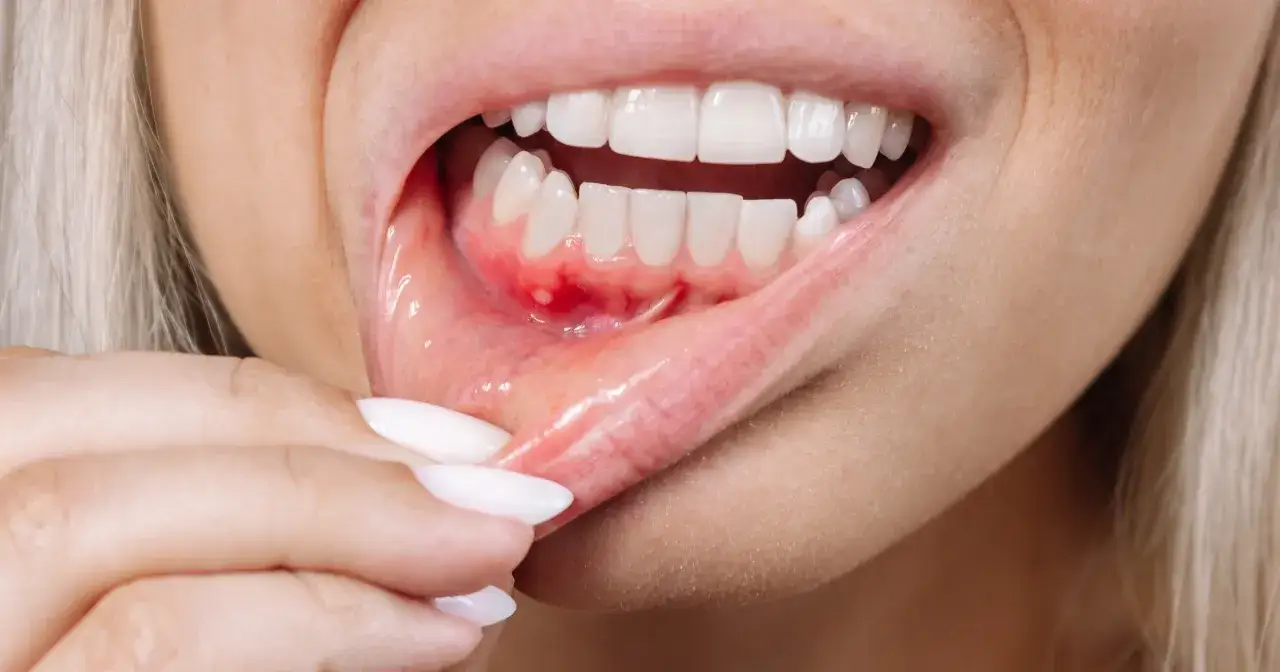
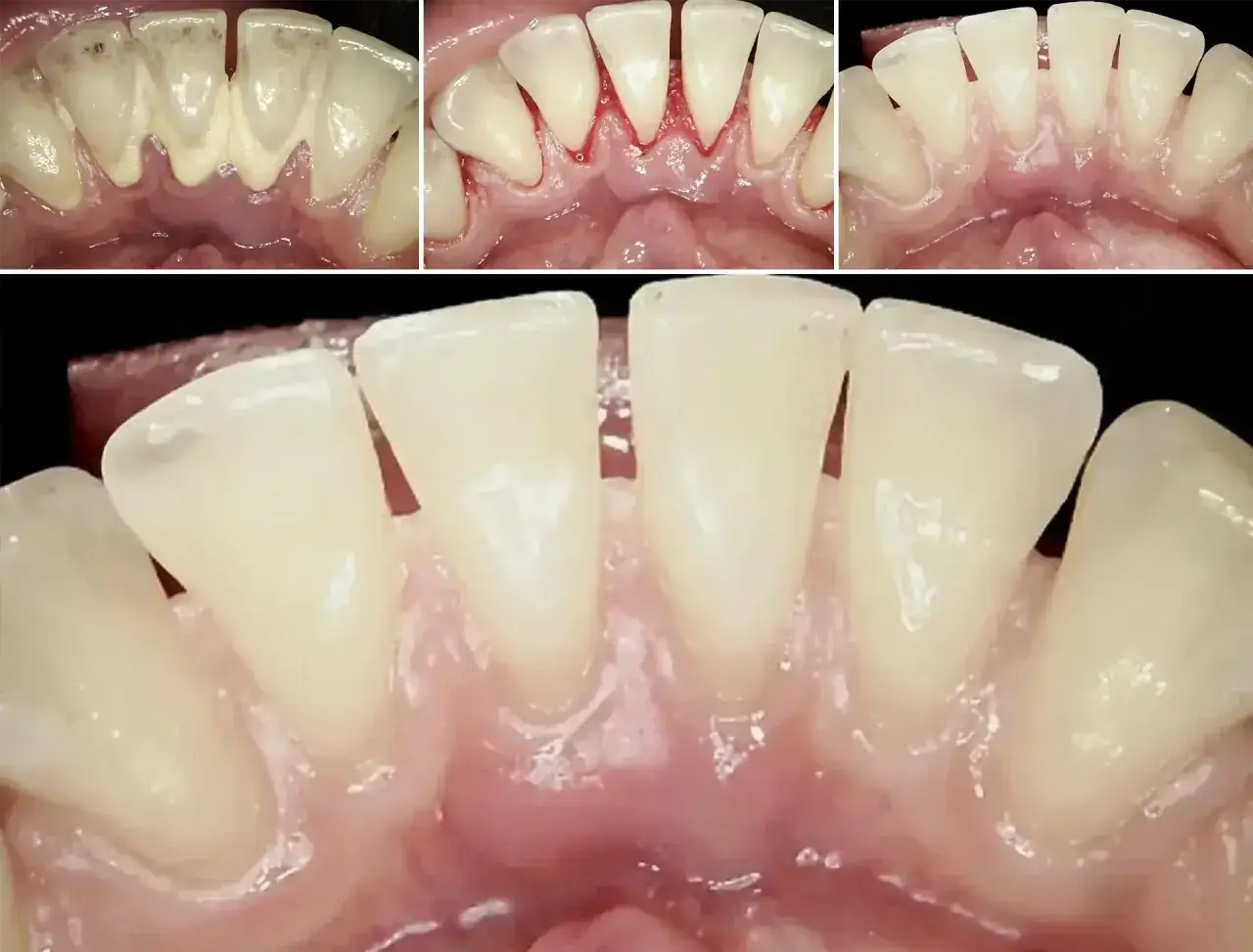
Wirusowe zapalenie dziąseł – kluczowe informacje
- "Wirusowe zapalenie dziąseł" to potoczne określenie, często odnoszące się do opryszczkowego zapalenia jamy ustnej.
- Typowe objawy to ból, pęcherzyki, owrzodzenia, obrzęk dziąseł, gorączka i powiększone węzły chłonne.
- Najczęściej wywołuje je wirus opryszczki pospolitej (HSV-1), zwłaszcza u dzieci w wieku 6 miesięcy do 5 lat.
- Leczenie jest głównie objawowe: nawadnianie, łagodzenie bólu i dbałość o higienę jamy ustnej.
- Antybiotyki są nieskuteczne; leki przeciwwirusowe rozważa się w wybranych, wczesnych przypadkach.
- Pilna konsultacja lekarska jest wskazana przy odwodnieniu, wysokiej gorączce, trudnościach w połykaniu lub u osób z obniżoną odpornością.
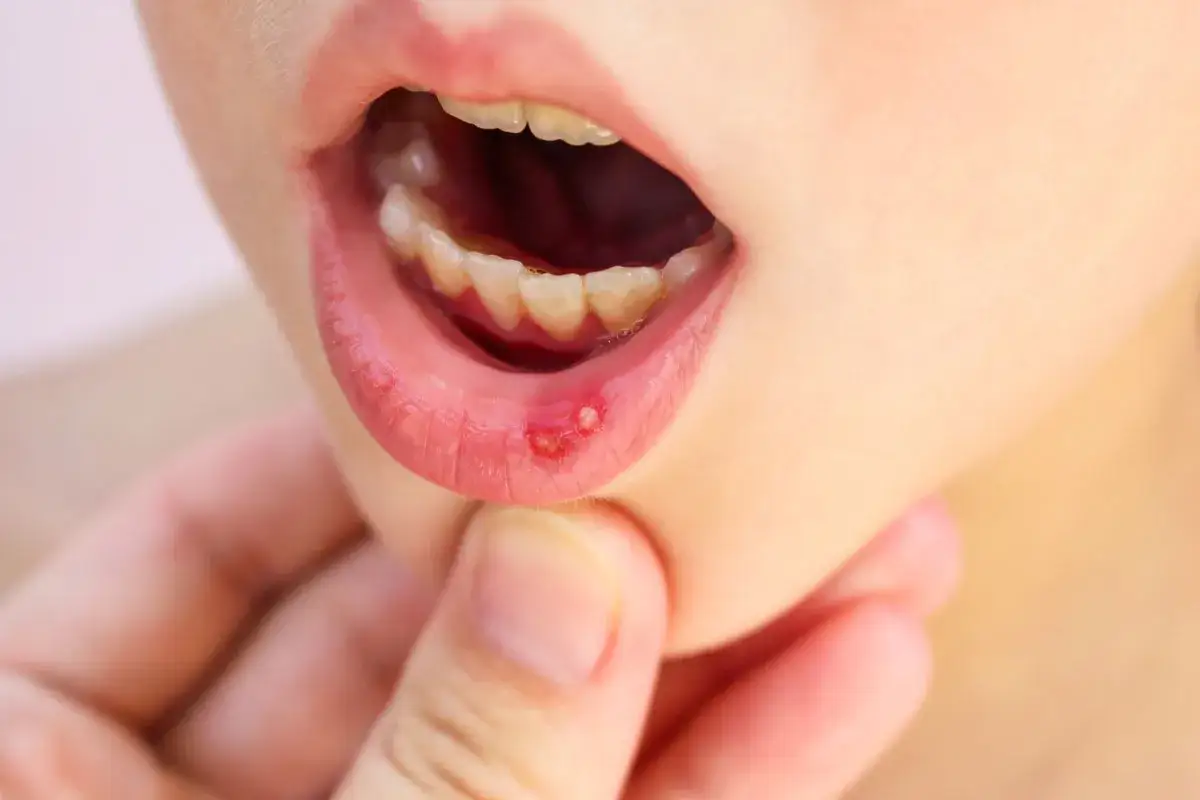
Czym jest wirusowe zapalenie dziąseł i dlaczego to określenie bywa mylące?
Termin „wirusowe zapalenie dziąseł” jest w dużej mierze potocznym określeniem, które nie stanowi precyzyjnej diagnozy medycznej. W praktyce klinicznej, kiedy mówimy o wirusowym zapaleniu dziąseł, najczęściej mamy na myśli pierwotne opryszczkowe zapalenie dziąseł i jamy ustnej, wywołane przez wirus opryszczki pospolitej typu 1 (HSV-1). Jest to najczęstszy obraz kliniczny wirusowej infekcji jamy ustnej, zwłaszcza u małych dzieci. Jednakże, inne wirusy również mogą powodować zmiany w jamie ustnej, które pacjenci mogą interpretować jako „wirusowe zapalenie dziąseł”. Ważne jest, aby zrozumieć, że choć objawy mogą być podobne, przyczyna i co za tym idzie, podejście do leczenia, mogą się różnić.Jak odróżnić wirusowe zapalenie dziąseł od zwykłego zapalenia dziąseł?
Rozróżnienie między wirusowym a zwykłym (bakteryjnym, związanym z płytką nazębną) zapaleniem dziąseł jest kluczowe dla właściwego leczenia. Klasyczne zapalenie dziąseł, czyli gingivitis, jest zazwyczaj wynikiem nagromadzenia płytki nazębnej i działania bakterii. Charakteryzuje się zaczerwienieniem, obrzękiem i krwawieniem dziąseł, często podczas szczotkowania. Zazwyczaj nie towarzyszą mu objawy ogólne, a ból jest raczej łagodny lub umiarkowany.
Z kolei infekcja wirusowa, taka jak pierwotne opryszczkowe zapalenie jamy ustnej, ma znacznie bardziej gwałtowny przebieg. Często pojawia się silny ból, pęcherzyki, które szybko pękają, tworząc bolesne nadżerki i owrzodzenia. Dodatkowo, infekcjom wirusowym towarzyszą objawy ogólne, takie jak gorączka, powiększone węzły chłonne i ogólne złe samopoczucie. Poniższa tabela przedstawia kluczowe różnice:
| Cecha | Wirusowe zapalenie dziąseł (np. opryszczkowe) | Zwykłe zapalenie dziąseł (bakteryjne) |
|---|---|---|
| Główna przyczyna | Wirusy (np. HSV-1), zakażenie | Płytka nazębna, bakterie |
| Objawy miejscowe | Silny ból, pęcherzyki, owrzodzenia, nadżerki, obrzęk i zaczerwienienie dziąseł | Krwawienie podczas szczotkowania, zaczerwienienie, obrzęk, ból (często łagodniejszy) |
| Objawy ogólne | Gorączka, powiększone węzły chłonne, złe samopoczucie, trudności w jedzeniu/piciu | Zazwyczaj brak objawów ogólnych |
| Przebieg | Nagły początek, często samoograniczający się, ale z intensywnymi objawami | Stopniowy rozwój, przewlekły, postępujący bez leczenia |
| Grupa ryzyka | Dzieci (6 msc-5 lat), osoby z obniżoną odpornością | Osoby z niewystarczającą higieną jamy ustnej |
| Leczenie | Objawowe, czasem leki przeciwwirusowe | Poprawa higieny, profesjonalne czyszczenie zębów |
Różnice w przyczynie, objawach i przebiegu
Jak widać w tabeli, podstawowa różnica leży w patogenie. Klasyczne zapalenie dziąseł jest niemal zawsze związane z niedostateczną higieną jamy ustnej, co prowadzi do gromadzenia się płytki bakteryjnej. Wirusowe zapalenie, jak sama nazwa wskazuje, jest efektem infekcji wirusowej. To przekłada się na zupełnie inny obraz kliniczny. Wirusowe zapalenie często ma nagły i gwałtowny początek, z intensywnym bólem, który utrudnia jedzenie i picie. Zmiany w jamie ustnej są bardziej charakterystyczne – pęcherzyki i owrzodzenia są rzadkością w zwykłym zapaleniu dziąseł. Obecność objawów ogólnych, takich jak gorączka i powiększone węzły chłonne, jest silną wskazówką na infekcję wirusową. Zwykłe zapalenie dziąseł rozwija się stopniowo i ma charakter przewlekły, jeśli nie zostanie podjęte leczenie, natomiast infekcje wirusowe często są samoograniczające się, ale ich ostra faza jest znacznie bardziej dokuczliwa.
Jakie wirusy najczęściej powodują zmiany przypominające zapalenie dziąseł?
Chociaż wiele wirusów może wpływać na błonę śluzową jamy ustnej, kilka z nich jest szczególnie często odpowiedzialnych za zmiany, które bywają mylone z "wirusowym zapaleniem dziąseł". Zrozumienie, który wirus jest sprawcą, pomaga w postawieniu właściwej diagnozy i wyborze odpowiedniego postępowania.
HSV-1 i opryszczkowe zapalenie dziąseł i jamy ustnej
Wirus opryszczki pospolitej typu 1 (HSV-1) jest zdecydowanie najczęstszą przyczyną pierwotnego opryszczkowego zapalenia dziąseł i jamy ustnej. To właśnie ten wirus odpowiada za większość przypadków tego, co potocznie nazywamy „wirusowym zapaleniem dziąseł”. Pierwotna infekcja HSV-1 często przebiega bezobjawowo, ale u około 10-20% zakażonych osób, zwłaszcza dzieci w wieku od 6 miesięcy do 5 lat, objawia się właśnie jako ostre opryszczkowe zapalenie jamy ustnej. Wirus, po pierwszej infekcji, pozostaje w organizmie w stanie uśpienia i może reaktywować się w przyszłości, powodując nawracającą opryszczkę wargową.
Inne wirusowe zakażenia jamy ustnej, które mogą dawać podobne objawy
- Wirusy Coxsackie (np. choroba dłoni, stóp i ust): Te wirusy mogą powodować bolesne pęcherzyki i owrzodzenia w jamie ustnej, często na języku, policzkach i podniebieniu. Towarzyszą im również zmiany skórne na dłoniach i stopach, a także gorączka i ogólne złe samopoczucie.
- Wirus ospy wietrznej-półpaśca (VZV): Pierwotna infekcja tym wirusem wywołuje ospę wietrzną, która może objawiać się pęcherzykami i owrzodzeniami również w jamie ustnej. Reaktywacja wirusa VZV u osób, które przeszły ospę, prowadzi do półpaśca, który rzadziej, ale również może manifestować się bolesnymi zmianami w jamie ustnej, jeśli zajmie nerwy unerwiające ten obszar.
- Wirus Epsteina-Barr (EBV): Jest to wirus odpowiedzialny za mononukleozę zakaźną, która może powodować bolesne zmiany w gardle i na migdałkach, a także powiększenie węzłów chłonnych i ogólne osłabienie.
Jakie są typowe objawy i jak wyglądają zmiany w jamie ustnej?
Rozpoznanie wirusowego zapalenia dziąseł często opiera się na charakterystycznych objawach, które można podzielić na miejscowe (widoczne w jamie ustnej) i ogólne (dotyczące całego organizmu). Ich znajomość jest kluczowa dla wczesnego rozpoznania i podjęcia odpowiednich działań.
Objawy miejscowe
Zmiany w jamie ustnej są zazwyczaj bardzo dokuczliwe i bolesne. Oto najczęściej obserwowane objawy:
- Ból i tkliwość dziąseł: Jest to jeden z najbardziej dominujących objawów, często na tyle silny, że utrudnia jedzenie, picie, a nawet mówienie.
- Zaczerwienienie i obrzęk dziąseł: Dziąsła stają się intensywnie czerwone, rozpulchnione i wrażliwe na dotyk.
- Krwawienie dziąseł: Może występować spontanicznie lub podczas delikatnego szczotkowania zębów.
- Pęcherzyki, które szybko pękają, tworząc bolesne nadżerki lub owrzodzenia: To bardzo charakterystyczny objaw infekcji wirusowej. Początkowo pojawiają się małe pęcherzyki, które po krótkim czasie pękają, pozostawiając płytkie, szarobiałe nadżerki otoczone czerwoną obwódką. Mogą one zlewać się ze sobą, tworząc większe, bardzo bolesne owrzodzenia.
- Trudności w jedzeniu i piciu z powodu bólu: Ból w jamie ustnej sprawia, że każda próba spożycia posiłku czy napoju staje się wyzwaniem, co może prowadzić do odwodnienia i niedożywienia, zwłaszcza u dzieci.
Objawy ogólne, które sugerują infekcję wirusową
Oprócz zmian miejscowych, infekcjom wirusowym często towarzyszą objawy ogólnoustrojowe, które wskazują na walkę organizmu z patogenem:
- Gorączka (często wysoka): Może sięgać nawet 39-40°C i jest sygnałem aktywnej infekcji wirusowej.
- Złe samopoczucie, osłabienie: Pacjent odczuwa ogólne zmęczenie, brak energii i apatię.
- Powiększone i bolesne węzły chłonne (szyjne, podżuchwowe): Węzły chłonne, będące częścią układu odpornościowego, reagują na infekcję, stając się wyczuwalne i tkliwe.
- Ból głowy, bóle mięśniowe: Mogą towarzyszyć gorączce i ogólnemu stanowi zapalnemu.
- Brak apetytu: Wynika zarówno z bólu w jamie ustnej, jak i ogólnego złego samopoczucia.
Wszystkie te objawy razem tworzą obraz kliniczny, który pozwala lekarzowi lub dentyście na postawienie wstępnej diagnozy wirusowego zapalenia jamy ustnej.
Skąd bierze się zakażenie i kto choruje najczęściej?
Zrozumienie, w jaki sposób dochodzi do zakażenia i kto jest najbardziej narażony, jest kluczowe dla profilaktyki i szybkiego rozpoznania. Wirusy wywołujące zmiany w jamie ustnej mają swoje specyficzne drogi transmisji i grupy ryzyka.
Drogi transmisji
Wirusy odpowiedzialne za zapalenie jamy ustnej, takie jak HSV-1, są zazwyczaj przenoszone przez bezpośredni kontakt. Najczęstszą drogą zakażenia jest kontakt ze śliną osoby zakażonej lub bezpośredni kontakt z aktywnymi zmianami chorobowymi (np. pęcherzykami, owrzodzeniami). Może to nastąpić poprzez:
- Pocałunki.
- Dzielenie się sztućcami, kubkami, butelkami, smoczkami.
- Dzielenie się szczoteczkami do zębów.
- Bezpośredni kontakt z ranami, np. podczas dotykania opryszczki na wardze, a następnie przeniesienie wirusa do jamy ustnej lub na inne części ciała.
Wirusy te są bardzo zakaźne, zwłaszcza w fazie aktywnej choroby, kiedy pęcherzyki pękają i uwalniają cząsteczki wirusowe.
Dzieci, osoby z obniżoną odpornością i sytuacje zwiększonego ryzyka
Niektóre grupy są szczególnie narażone na infekcje wirusowe jamy ustnej lub na cięższy przebieg choroby:
- Dzieci w wieku od około 6 miesięcy do 5 lat: To właśnie w tej grupie wiekowej najczęściej obserwuje się pierwotne opryszczkowe zapalenie dziąseł i jamy ustnej. Układ odpornościowy małych dzieci jest jeszcze niedojrzały, a kontakt z nowymi patogenami, np. w żłobku czy przedszkolu, jest bardzo częsty.
- Osoby z obniżoną odpornością: Pacjenci z osłabionym układem odpornościowym, np. po przeszczepach, zakażeni wirusem HIV, chorujący na nowotwory, przyjmujący leki immunosupresyjne (np. sterydy), są bardziej podatni na cięższy przebieg infekcji wirusowych. U nich choroba może być bardziej rozległa, trwać dłużej i wiązać się z większym ryzykiem powikłań.
- Sytuacje zwiększonego ryzyka: Stres, osłabienie organizmu po innej chorobie, niedożywienie, a także intensywna ekspozycja na słońce mogą aktywować uśpione wirusy (np. HSV-1), prowadząc do nawrotów.
Jak lekarz lub dentysta rozpoznaje wirusowe zapalenie dziąseł?
Rozpoznanie wirusowego zapalenia dziąseł, a w szczególności pierwotnego opryszczkowego zapalenia jamy ustnej, opiera się głównie na badaniu klinicznym i szczegółowym wywiadzie z pacjentem lub jego opiekunem. Zazwyczaj nie są potrzebne skomplikowane badania laboratoryjne, choć w niektórych przypadkach mogą być pomocne.
Badanie kliniczne i wywiad
Podczas wizyty lekarz lub dentysta przeprowadzi dokładne badanie jamy ustnej, oceniając charakter i rozległość zmian. Będzie zwracał uwagę na:- Obecność pęcherzyków, nadżerek i owrzodzeń na dziąsłach, języku, podniebieniu, wewnętrznej stronie policzków i warg.
- Stopień zaczerwienienia i obrzęku dziąseł.
- Obecność krwawienia.
- Stan ogólny pacjenta, w tym objawy takie jak gorączka, powiększone węzły chłonne (szyjne, podżuchwowe).
Kluczowy jest również szczegółowy wywiad. Lekarz zapyta o:
- Początek objawów i ich dynamikę.
- Nasilenie bólu i trudności w jedzeniu/piciu.
- Występowanie gorączki i innych objawów ogólnych.
- Kontakt z osobami chorymi na opryszczkę lub inne infekcje wirusowe.
- Wcześniejsze epizody podobnych zmian.
- Stan zdrowia pacjenta, w tym ewentualne choroby przewlekłe czy przyjmowane leki wpływające na odporność.
Charakterystyczny obraz kliniczny, zwłaszcza u dziecka z gorączką i bolesnymi pęcherzykami/owrzodzeniami w jamie ustnej, jest zazwyczaj wystarczający do postawienia diagnozy.
Kiedy potrzebne są dodatkowe testy lub diagnostyka różnicowa
W większości przypadków, na podstawie badania klinicznego i wywiadu, można postawić diagnozę. Jednak w pewnych sytuacjach, konieczne mogą być dodatkowe badania, aby potwierdzić diagnozę lub wykluczyć inne schorzenia. Dotyczy to przypadków:
- Nietypowych, ciężkich lub przewlekłych: Gdy objawy są bardzo nasilone, utrzymują się długo lub nie pasują do typowego obrazu.
- U pacjentów z obniżoną odpornością: U tych osób infekcje mogą przebiegać nietypowo, a ich identyfikacja jest kluczowa dla właściwego leczenia.
-
Gdy diagnostyka różnicowa jest niezbędna: Należy wykluczyć inne choroby jamy ustnej, które mogą dawać podobne objawy, takie jak afty nawracające, rumień wielopostaciowy, choroby autoimmunologiczne (np. pęcherzyca, pemfigoid), czy nawet niektóre nowotwory. W takich sytuacjach można wykonać:
- Wymazy wirusologiczne: Pobranie materiału ze zmian i przesłanie go do laboratorium w celu identyfikacji wirusa (np. metodą PCR).
- Biopsja: W rzadkich przypadkach, gdy istnieje podejrzenie innych, poważniejszych schorzeń.
Warto podkreślić, że dodatkowe testy są stosowane selektywnie i nie są rutynową procedurą w każdym przypadku wirusowego zapalenia jamy ustnej.
Jak wygląda leczenie wirusowego zapalenia dziąseł?
Leczenie wirusowego zapalenia dziąseł, zwłaszcza pierwotnego opryszczkowego zapalenia jamy ustnej, jest przede wszystkim objawowe. Oznacza to, że skupiamy się na łagodzeniu dolegliwości i wspieraniu organizmu w walce z infekcją, ponieważ w większości przypadków choroba jest samoograniczająca się.
Leczenie objawowe w domu i w gabinecie
Celem leczenia objawowego jest zmniejszenie bólu, obniżenie gorączki, zapobieganie odwodnieniu i zapewnienie komfortu pacjentowi. Oto podstawowe metody:
- Nawadnianie: Jest to absolutnie kluczowe, zwłaszcza u dzieci. Ból w jamie ustnej utrudnia picie, co może prowadzić do odwodnienia. Należy często podawać małe ilości chłodnych płynów (woda, rozcieńczone soki owocowe, buliony).
- Leki przeciwbólowe i przeciwgorączkowe: Paracetamol lub ibuprofen, podawane w dawkach odpowiednich do wieku i wagi pacjenta, pomagają kontrolować ból i gorączkę.
- Miejscowe środki znieczulające: Żele z lidokainą (np. Lignocainum) lub inne preparaty miejscowo znieczulające mogą być stosowane bezpośrednio na bolesne miejsca w jamie ustnej, aby tymczasowo zmniejszyć ból i umożliwić jedzenie i picie. Należy stosować je ostrożnie, zwłaszcza u małych dzieci, zgodnie z zaleceniami lekarza.
- Płukanki antyseptyczne: Płukanki z chlorheksydyną (u dorosłych i starszych dzieci) mogą pomóc w utrzymaniu higieny jamy ustnej i zapobieganiu wtórnym infekcjom bakteryjnym. U małych dzieci zaleca się raczej płukanie ust letnią wodą lub solą fizjologiczną.
- Dieta miękka, chłodna, niedrażniąca: Unikanie ostrych, kwaśnych, słonych, gorących i twardych pokarmów, które mogłyby podrażniać bolesne owrzodzenia. Zaleca się jogurty, musy owocowe, zupy kremy, lody, galaretki.
Kiedy rozważa się leki przeciwwirusowe
Leki przeciwwirusowe, takie jak acyklowir, nie są rutynowo stosowane u wszystkich pacjentów z wirusowym zapaleniem jamy ustnej. Ich zastosowanie jest rozważane w wybranych przypadkach, zwłaszcza gdy:
- Lek zostanie podany wcześnie (najlepiej w ciągu 72 godzin od pojawienia się objawów). Wtedy mogą skrócić czas trwania choroby i zmniejszyć nasilenie objawów.
- Pacjent odczuwa silny ból, ma wysoką gorączkę lub istnieje ryzyko odwodnienia.
- Pacjent należy do grupy ryzyka, np. ma obniżoną odporność (po przeszczepach, zakażony HIV, przyjmujący leki immunosupresyjne).
Decyzję o włączeniu leków przeciwwirusowych zawsze podejmuje lekarz, oceniając stan pacjenta i potencjalne korzyści w stosunku do ryzyka.
Czego nie stosować, jeśli przyczyna jest wirusowa
Należy stanowczo podkreślić, że antybiotyki są całkowicie nieskuteczne w leczeniu infekcji wirusowych. Ich stosowanie jest niewskazane i może prowadzić do rozwoju oporności bakterii, a także do niepotrzebnych działań niepożądanych. Antybiotyki mogą być przepisane jedynie w sytuacji, gdy dojdzie do wtórnego zakażenia bakteryjnego owrzodzeń w jamie ustnej, co zdarza się rzadko i jest oceniane przez lekarza.
Co można zrobić w domu, żeby zmniejszyć ból i ryzyko odwodnienia?
Opieka domowa jest niezwykle ważna w łagodzeniu objawów wirusowego zapalenia dziąseł, szczególnie u dzieci. Odpowiednie nawadnianie, dieta i higiena jamy ustnej mogą znacząco poprawić komfort pacjenta i przyspieszyć powrót do zdrowia.
Nawadnianie, dieta i higiena jamy ustnej
-
Nawadnianie:
- Często podawaj małe ilości chłodnych płynów (woda, rozcieńczone soki owocowe, buliony). Małe łyki są łatwiejsze do przełknięcia.
- Unikaj soków cytrusowych (pomarańczowy, grejpfrutowy) i napojów gazowanych, ponieważ ich kwasowość może podrażniać bolesne owrzodzenia.
- U dzieci możesz spróbować podawać płyny przez słomkę, co może być mniej bolesne.
- Lody i sorbety mogą być dobrym sposobem na nawodnienie i jednocześnie ukojenie bólu.
-
Dieta:
- Podawaj miękkie, chłodne, niedrażniące pokarmy. Idealne są jogurty, musy owocowe, zupy kremy (letnie, nie gorące), budynie, galaretki, lody.
- Unikaj ostrych, kwaśnych, słonych i twardych potraw, które mogą podrażniać jamę ustną.
- Nie zmuszaj do jedzenia, jeśli ból jest zbyt silny. Ważniejsze jest nawodnienie.
-
Higiena jamy ustnej:
- Delikatne szczotkowanie zębów miękką szczoteczką, aby usunąć resztki pokarmowe i płytkę nazębną.
- Płukanie ust letnią wodą lub łagodnymi płynami (np. solą fizjologiczną) po posiłkach, jeśli pacjent jest w stanie to zrobić. U małych dzieci można delikatnie przemywać jamę ustną gazikiem nasączonym solą fizjologiczną.
Jak wspierać dziecko z bólem jamy ustnej
Dzieci szczególnie źle znoszą ból w jamie ustnej, co może prowadzić do marudzenia, płaczu i odmowy jedzenia/picia. Oto kilka rad:
- Podawanie leków przeciwbólowych i przeciwgorączkowych: Zawsze zgodnie z zaleceniami lekarza i wagą dziecka. Podanie leku około 30 minut przed posiłkiem może ułatwić jedzenie.
- Oferowanie smoczka schłodzonego w lodówce: Dla niemowląt może to przynieść ulgę w bólu.
- Cierpliwość i zachęcanie do picia: Nawet małymi łykami, ale często. Możesz użyć ulubionego kubka dziecka lub kolorowej słomki, aby zachęcić je do picia.
- Unikanie zmuszania do jedzenia: Jeśli dziecko nie chce jeść, skup się na nawadnianiu. Kilka dni bez stałych pokarmów nie zaszkodzi, o ile dziecko pije wystarczająco dużo.
- Zapewnienie spokoju i komfortu: Dziecko potrzebuje odpoczynku. Czytanie bajek, spokojne zabawy mogą odwrócić uwagę od bólu.
Kiedy trzeba pilnie zgłosić się do dentysty lub lekarza?
Chociaż większość przypadków wirusowego zapalenia dziąseł przebiega łagodnie i ustępuje samoistnie, istnieją pewne objawy alarmowe, które bezwzględnie wymagają natychmiastowej konsultacji lekarskiej lub dentystycznej. Nie należy ich ignorować, zwłaszcza u dzieci, kobiet w ciąży i osób z obniżoną odpornością.
Objawy alarmowe u dzieci i dorosłych
- Objawy odwodnienia: Suchość w ustach, zapadnięte oczy, zmniejszona ilość moczu (u niemowląt mniej niż 6 mokrych pieluch na dobę), brak łez podczas płaczu u dzieci, letarg, apatia, zawroty głowy. Odwodnienie jest poważnym stanem, który wymaga interwencji medycznej.
- Bardzo wysoka gorączka, która nie reaguje na leki przeciwgorączkowe lub utrzymuje się przez długi czas.
- Znaczące trudności w połykaniu, uniemożliwiające picie płynów. Jeśli pacjent nie jest w stanie przyjmować płynów, istnieje ryzyko odwodnienia.
- Trudności w oddychaniu: Może to wskazywać na rozprzestrzenienie się infekcji lub inne powikłania.
- Szybkie pogorszenie stanu ogólnego: Nagłe osłabienie, senność, brak kontaktu z otoczeniem.
- Zmiany rozprzestrzeniające się poza jamę ustną: Na przykład na oczy (opryszczka oka jest poważnym stanem, który może prowadzić do uszkodzenia wzroku), skórę twarzy lub inne części ciała.
- Brak poprawy po kilku dniach leczenia objawowego lub nasilenie objawów.
Szczególna ostrożność u osób w ciąży i z obniżoną odpornością
Te grupy pacjentów wymagają szybszej i bardziej ostrożnej oceny medycznej. U kobiet w ciąży, infekcje wirusowe mogą nieść ryzyko dla płodu, dlatego każda niepokojąca zmiana powinna być skonsultowana z lekarzem. U osób z obniżoną odpornością (np. pacjenci onkologiczni, po przeszczepach, z HIV/AIDS), infekcje wirusowe mogą przebiegać znacznie ciężej, z większym ryzykiem powikłań i rozprzestrzenienia się. W ich przypadku, nawet łagodne objawy powinny być szybko ocenione przez specjalistę.
Jak zmniejszyć ryzyko nawrotu i rozprzestrzeniania infekcji?
Po przejściu wirusowego zapalenia jamy ustnej, ważne jest, aby podjąć kroki mające na celu zmniejszenie ryzyka nawrotów oraz zapobieganie rozprzestrzenianiu się infekcji na inne osoby. Wirusy, takie jak HSV-1, pozostają w organizmie w stanie uśpienia i mogą reaktywować się w sprzyjających warunkach.
Higiena, unikanie kontaktu ze zmianami i ochrona domowników
Podstawą profilaktyki jest przestrzeganie zasad higieny, zwłaszcza w okresie aktywnej infekcji:
- Częste i dokładne mycie rąk, zwłaszcza po dotykaniu zmian w jamie ustnej. To kluczowe, aby nie przenosić wirusa na inne części ciała (np. oczy) lub na inne osoby.
- Unikanie dzielenia się sztućcami, kubkami, szczoteczkami do zębów, ręcznikami czy innymi przedmiotami osobistymi. Każdy domownik powinien mieć swoje własne akcesoria.
- Unikanie pocałunków i bliskiego kontaktu z osobami mającymi aktywne zmiany chorobowe (pęcherzyki, owrzodzenia).
- W przypadku dzieci – unikanie żłobka/przedszkola w trakcie aktywnej fazy choroby, aby zapobiec rozprzestrzenianiu się wirusa.
- Regularna wymiana szczoteczki do zębów po ustąpieniu objawów infekcji. Wirusy mogą przetrwać na włosiu szczoteczki.
Przeczytaj również: Jak bezpiecznie usunąć kamień ze szczoteczki elektrycznej?
Profilaktyka nawrotów opryszczki i troska o odporność
Dla osób, które doświadczyły pierwotnego opryszczkowego zapalenia jamy ustnej, ważne jest, aby zrozumieć mechanizmy nawrotów:
-
Profilaktyka nawrotów opryszczki: Wirus HSV-1 pozostaje w organizmie i może się reaktywować pod wpływem różnych czynników. Należy unikać czynników wyzwalających, takich jak:
- Stres: Zarówno fizyczny, jak i psychiczny.
- Ekspozycja na słońce: Promieniowanie UV może aktywować wirusa. Warto stosować pomadki z filtrem UV.
- Osłabienie odporności: Po chorobach, w okresach przesilenia.
- Urazy mechaniczne: Np. drobne urazy w obrębie warg.
-
Troska o odporność: Ogólne wsparcie dla układu odpornościowego jest zawsze korzystne. Obejmuje to:
- Zdrową, zbilansowaną dietę, bogatą w witaminy i minerały.
- Odpowiednią ilość snu i odpoczynku.
- Unikanie przewlekłego stresu.
- Regularną aktywność fizyczną.
Pamiętajmy, że dbanie o ogólny stan zdrowia to najlepsza inwestycja w naszą odporność i mniejsze ryzyko infekcji.