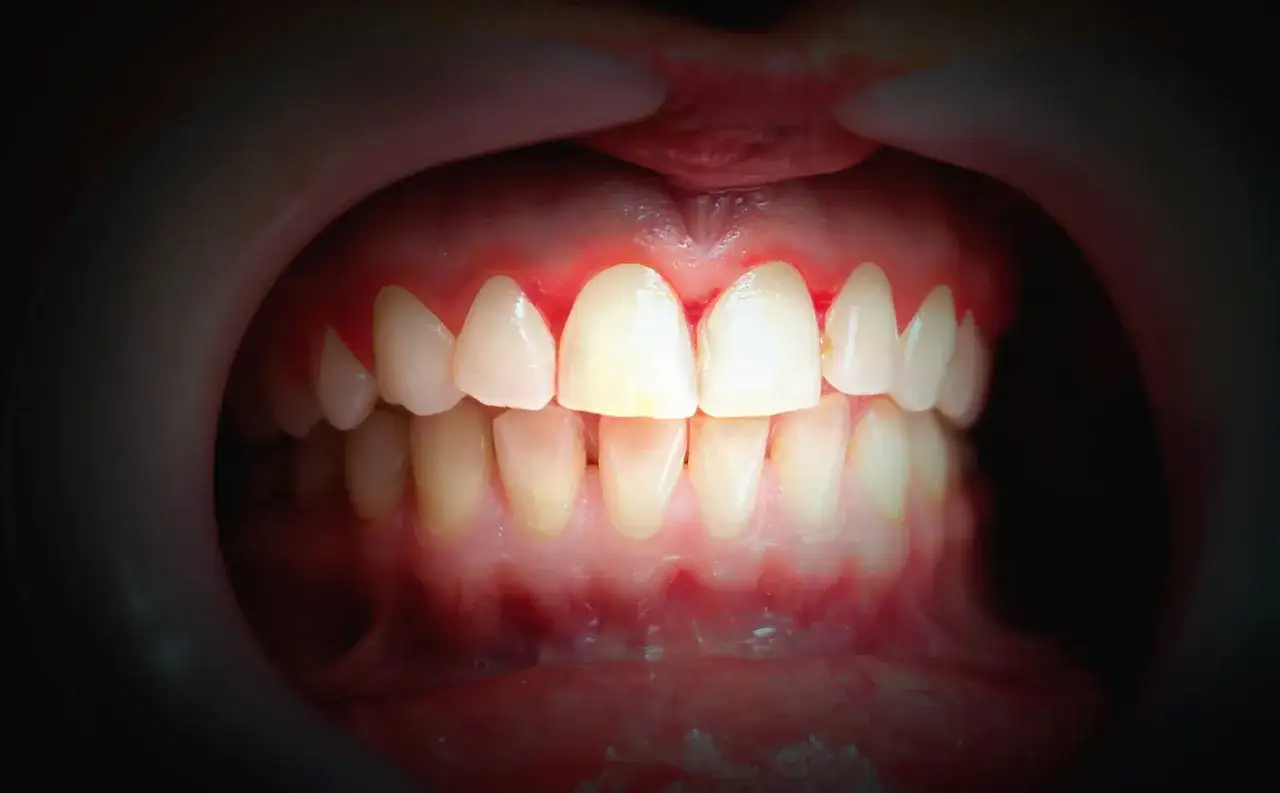
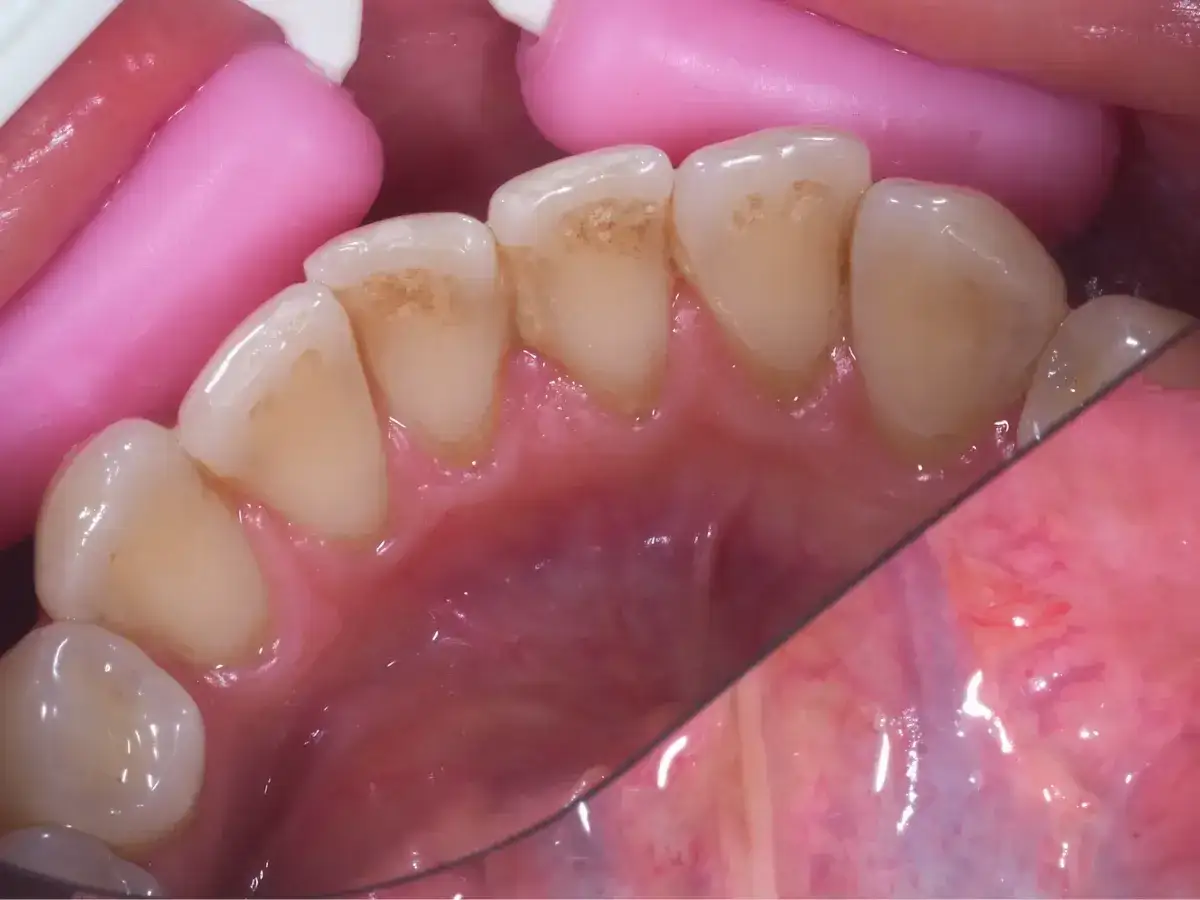
Paradontoza – przewlekłe zapalenie przyzębia i klucz do zdrowego uśmiechu
- Paradontoza (periodontitis) to przewlekła choroba zapalna przyzębia, której główną przyczyną jest płytka bakteryjna i kamień nazębny.
- Nieleczone zapalenie dziąseł często ewoluuje w paradontozę, prowadząc do tworzenia kieszonek dziąsłowych i zaniku kości.
- Wczesne objawy paradontozy mogą być subtelne i bezbolesne, co sprzyja ignorowaniu problemu.
- Kluczowe czynniki ryzyka obejmują złą higienę jamy ustnej, palenie tytoniu, cukrzycę oraz predyspozycje genetyczne.
- Paradontoza jest jedną z głównych przyczyn utraty zębów u dorosłych, dlatego wczesne rozpoznanie i interwencja są kluczowe.
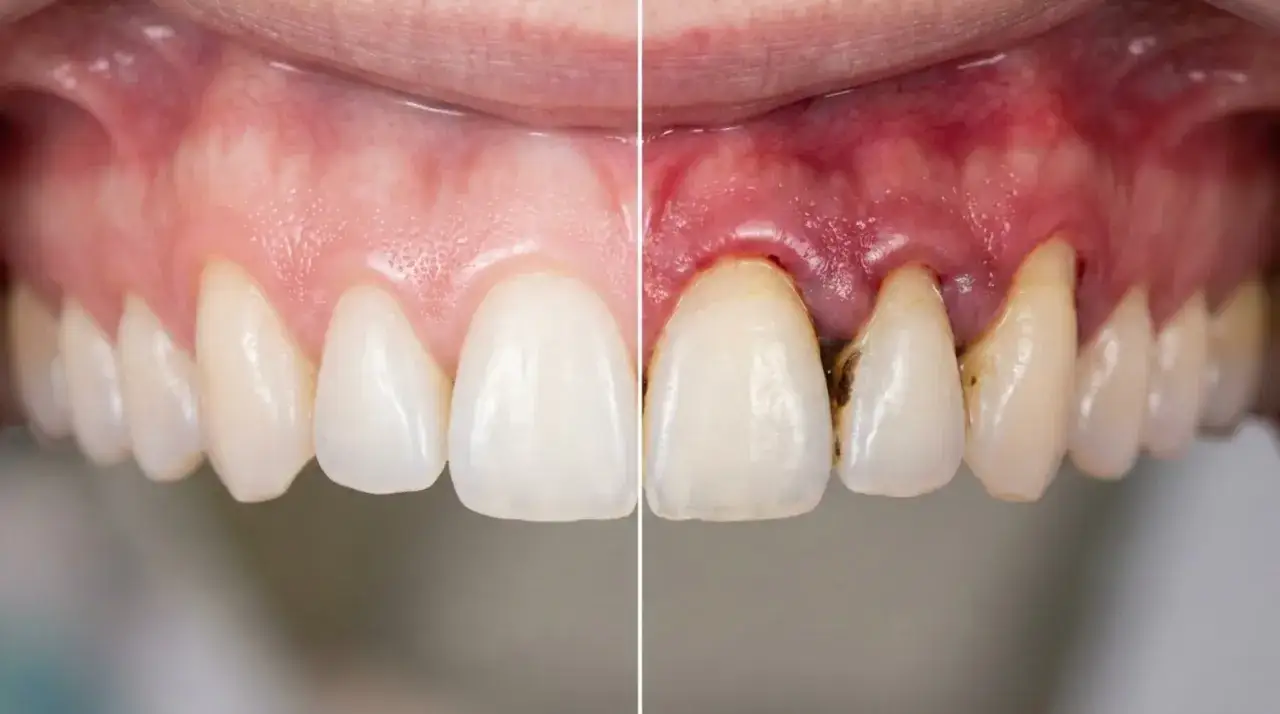
Parodontoza i jej przyczyny: czym dokładnie jest ta choroba przyzębia
Paradontoza, w nomenklaturze medycznej znana jako periodontitis, to przewlekła choroba zapalna przyzębia o podłożu bakteryjnym. To schorzenie, które dotyka tkanek otaczających i podtrzymujących zęby – dziąseł, ozębnej (więzadła łączącego ząb z kością), cementu korzeniowego oraz kości wyrostka zębodołowego. Jej mechanizm jest dość prosty, choć konsekwencje mogą być bardzo poważne: zaczyna się od nagromadzenia płytki bakteryjnej i kamienia nazębnego, które wywołują stan zapalny. Jeśli ten stan zapalny nie zostanie opanowany, prowadzi do postępującego niszczenia struktur podtrzymujących zęby, a w ostateczności – do ich utraty. Z mojego doświadczenia wynika, że wielu pacjentów bagatelizuje początkowe objawy, nie zdając sobie sprawy, jak poważna jest to choroba.Główna przyczyna paradontozy: płytka bakteryjna, kamień nazębny i stan zapalny
Jak biofilm bakteryjny niszczy dziąsła i tkanki podtrzymujące zęby
Wszystko zaczyna się od biofilmu bakteryjnego, czyli płytki nazębnej – lepkiej warstwy bakterii, która nieustannie tworzy się na powierzchni zębów. Kiedy higiena jamy ustnej jest niewystarczająca, płytka ta gromadzi się, a zawarte w niej bakterie zaczynają produkować toksyny. Te toksyny podrażniają dziąsła, wywołując stan zapalny, który objawia się zaczerwienieniem, obrzękiem i krwawieniem. To jest właśnie początek problemu. Jeśli ten stan zapalny nie zostanie wyleczony, a płytka bakteryjna będzie nadal zalegać, proces zapalny zaczyna rozprzestrzeniać się głębiej, niszcząc stopniowo tkanki miękkie i kość wokół zębów. To jest moment, w którym zapalenie dziąseł może przekształcić się w paradontozę.
Dlaczego kamień nazębny przyspiesza rozwój choroby
Niestety, zalegająca płytka bakteryjna z czasem ulega mineralizacji, tworząc kamień nazębny. Kamień ten jest niczym innym jak skamieniałą płytką bakteryjną, która twardnieje i przylega do powierzchni zębów, zarówno nad, jak i pod linią dziąseł. Jest on szczególnie niebezpieczny, ponieważ jego porowata struktura stanowi idealne środowisko dla dalszego namnażania się bakterii i utrudnia skuteczne usunięcie płytki nazębnej za pomocą szczoteczki. Kamień nazębny działa również mechanicznie, drażniąc dziąsła i pogłębiając stan zapalny. Moim zdaniem, to właśnie obecność kamienia nazębnego jest jednym z kluczowych czynników przyspieszających progresję paradontozy. Co więcej, według danych [NHS], choroba dziąseł bardzo często wynika właśnie z odkładania się płytki nazębnej, która następnie przekształca się w kamień.
Jak rozwija się paradontoza krok po kroku
Od zapalenia dziąseł do kieszonek dziąsłowych
Proces rozwoju paradontozy jest zazwyczaj stopniowy. Wszystko zaczyna się od zapalenia dziąseł (gingivitis), które jest wczesnym i, co ważne, odwracalnym stadium choroby. Dziąsła są wtedy zaczerwienione, obrzęknięte i łatwo krwawią. Jeśli jednak ten stan zapalny zostanie zignorowany i nieleczony, zaczyna postępować. Bakterie i ich toksyny prowadzą do stopniowego odrywania się dziąseł od powierzchni zębów, tworząc tzw. kieszonki dziąsłowe. Te kieszonki to nic innego jak przestrzenie między zębem a dziąsłem, które stają się idealnym miejscem do gromadzenia się kolejnych bakterii i kamienia nazębnego, poza zasięgiem zwykłej szczoteczki. To kluczowy moment, w którym choroba wkracza w fazę paradontozy.
Jak dochodzi do zaniku kości i rozchwiania zębów
W miarę pogłębiania się kieszonek dziąsłowych, bakterie i utrzymujący się stan zapalny zaczynają niszczyć tkanki głębiej położone, w tym kość wyrostka zębodołowego, która stanowi fundament dla naszych zębów. Stopniowy zanik kości prowadzi do osłabienia podparcia zębów, co w konsekwencji objawia się ich rozchwianiem. W zaawansowanych stadiach paradontozy zęby mogą się przemieszczać, zmieniać swoje położenie w łuku zębowym, a nawet wypadać. Niestety, ten proces jest często bezbolesny w początkowych stadiach, co sprawia, że pacjenci zgłaszają się do dentysty dopiero wtedy, gdy problem jest już bardzo zaawansowany i trudniejszy do leczenia. Dlatego tak ważne jest, aby nie ignorować nawet najmniejszych objawów.
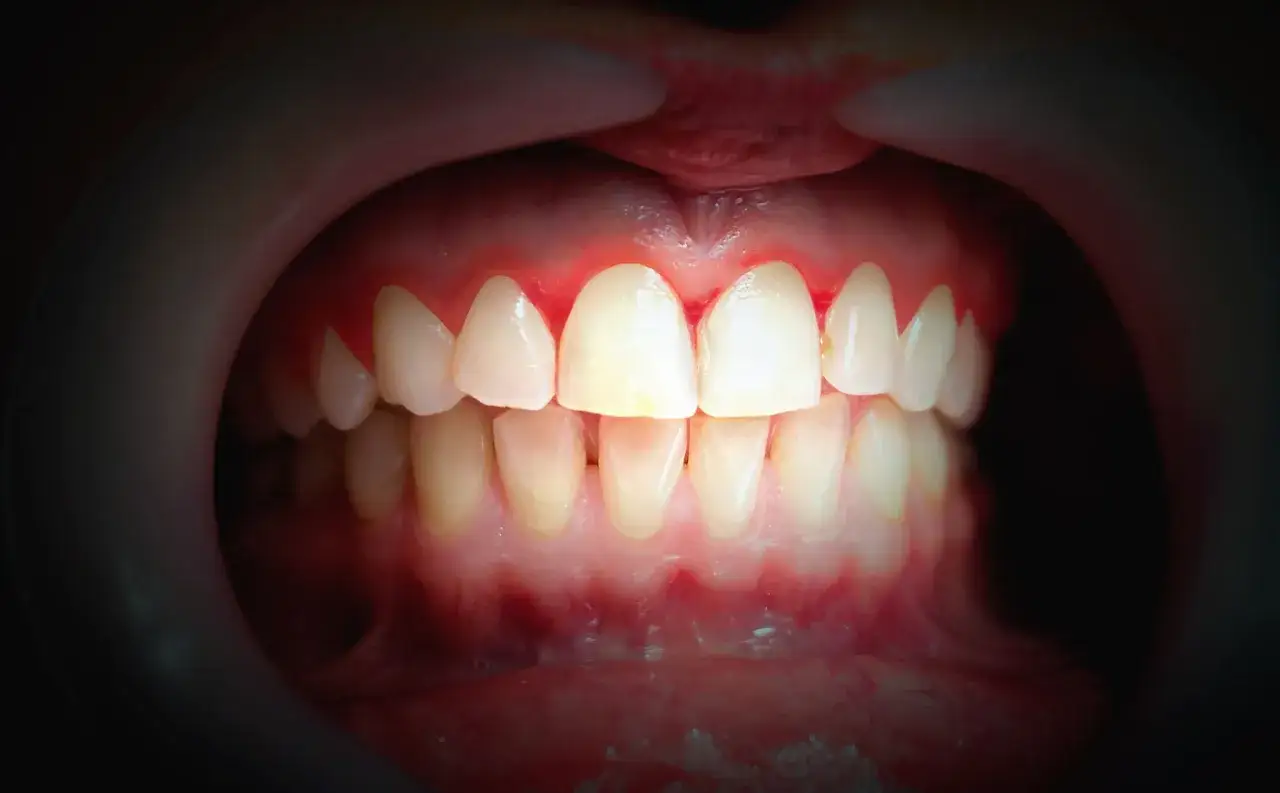
Najważniejsze czynniki ryzyka paradontozy, o których warto wiedzieć
Choć płytka bakteryjna jest bezpośrednią przyczyną paradontozy, istnieje wiele czynników, które znacząco zwiększają podatność na tę chorobę lub przyspieszają jej rozwój. Z mojego doświadczenia wynika, że zrozumienie tych czynników jest kluczowe dla skutecznej profilaktyki i leczenia.
Palenie tytoniu i używki osłabiające dziąsła
Palenie tytoniu jest jednym z najsilniejszych i najbardziej szkodliwych czynników ryzyka paradontozy. Nikotyna i inne substancje chemiczne zawarte w dymie tytoniowym upośledzają ukrwienie dziąseł, co zmniejsza ich zdolność do walki z infekcjami i regeneracji. Co gorsza, palenie często maskuje typowe objawy zapalenia, takie jak krwawienie dziąseł, przez co pacjenci mogą nie zauważać problemu, dopóki choroba nie osiągnie zaawansowanego stadium. Według danych [NHS], ryzyko rozwoju paradontozy rośnie znacząco u osób palących, a leczenie jest u nich często mniej skuteczne.Cukrzyca, obniżona odporność i choroby przewlekłe
Istnieje bardzo ścisły związek między cukrzycą a paradontozą. Niekontrolowana cukrzyca osłabia odporność organizmu, utrudnia procesy gojenia i zwiększa podatność na infekcje bakteryjne, w tym te w jamie ustnej. Pacjenci z cukrzycą są bardziej narażeni na rozwój cięższych form paradontozy, a sama paradontoza może utrudniać kontrolę poziomu cukru we krwi. Podobnie, inne choroby przewlekłe, takie jak choroby autoimmunologiczne, czy stany obniżonej odporności (np. u pacjentów po przeszczepach lub przyjmujących leki immunosupresyjne) mogą negatywnie wpływać na zdrowie przyzębia, czyniąc je bardziej podatnym na infekcje.
Ciąża, menopauza i inne zmiany hormonalne
Wahania hormonalne, zwłaszcza te występujące w okresie ciąży i menopauzy, mogą znacząco wpływać na kondycję dziąseł. Wzrost poziomu hormonów, takich jak estrogen i progesteron, sprawia, że dziąsła stają się bardziej wrażliwe, skłonne do obrzęków i krwawień w odpowiedzi na obecność płytki bakteryjnej. Ważne jest, aby pamiętać, że same hormony nie wywołują paradontozy, ale zwiększają reakcję zapalną dziąseł na bakterie. Dlatego w tych okresach szczególnie istotna jest wzmożona higiena jamy ustnej i regularne wizyty u dentysty.
Leki powodujące suchość w ustach oraz predyspozycje genetyczne
Niektóre leki, takie jak antydepresanty, leki na nadciśnienie czy antyhistaminowe, mogą powodować suchość w ustach (kserostomię). Zmniejszona produkcja śliny osłabia jej ochronną rolę – ślina neutralizuje kwasy, spłukuje resztki jedzenia i bakterie. W efekcie, suchość w ustach sprzyja rozwojowi płytki bakteryjnej i zwiększa ryzyko paradontozy. Ponadto, nie można zapominać o predyspozycjach genetycznych. Badania pokazują, że niektórzy ludzie są genetycznie bardziej podatni na rozwój paradontozy, nawet przy zachowaniu wzorowej higieny. W takich przypadkach szczególnie ważna jest wczesna diagnostyka i ścisła współpraca z periodontologiem.
Jakie objawy mogą sugerować, że przyczyną problemu jest paradontoza
Wczesne rozpoznanie paradontozy jest kluczowe dla skutecznego leczenia i zapobiegania utracie zębów. Niestety, choroba ta bywa podstępna, a jej objawy często są bagatelizowane. Moim zdaniem, każdy powinien znać sygnały alarmowe, które powinny skłonić do wizyty u dentysty.
Krwawienie dziąseł, nieprzyjemny zapach z ust i obrzęk
Najczęstszym i często pierwszym zauważalnym objawem jest krwawienie dziąseł – podczas szczotkowania, nitkowania, a nawet jedzenia twardych pokarmów. To sygnał, że dziąsła są w stanie zapalnym. Inne wczesne objawy to obrzęk, zaczerwienienie i tkliwość dziąseł. Zdrowe dziąsła powinny być różowe, jędrne i nie powinny krwawić. Dodatkowo, wielu pacjentów z paradontozą skarży się na nieświeży oddech (halitozę), który jest często wynikiem aktywności bakterii beztlenowych w kieszonkach dziąsłowych. Ten nieprzyjemny zapach utrzymuje się mimo regularnej higieny i jest wyraźnym sygnałem problemu.
Odsłanianie szyjek zębowych, kieszonki i ruchomość zębów
W miarę postępu choroby pojawiają się bardziej zaawansowane objawy. Jednym z nich jest recesja dziąseł, czyli odsłanianie się szyjek zębowych. Zęby wydają się wtedy dłuższe, a ich korzenie mogą stać się wrażliwe na zimno, ciepło lub dotyk. Podczas badania dentysta może wykryć głębokie kieszonki dziąsłowe, które są wyraźnym znakiem postępującej paradontozy. W późniejszych stadiach choroby, gdy dochodzi do znacznego zaniku kości, pacjent może zauważyć ruchomość zębów, a nawet ich przemieszczanie się lub rozchylanie. To już bardzo zaawansowany objaw, który świadczy o poważnym uszkodzeniu aparatu zawieszeniowego zęba i wymaga pilnej interwencji.
Paradontoza a zapalenie dziąseł: czym różnią się te dwa stany
Bardzo często pacjenci używają tych terminów zamiennie, co jest błędem. Ważne jest, aby jasno rozróżnić zapalenie dziąseł (gingivitis) od paradontozy (periodontitis), ponieważ są to dwa różne stadia tej samej choroby, o odmiennych konsekwencjach i rokowaniach.
Dlaczego zapalenie dziąseł jest sygnałem ostrzegawczym
Zapalenie dziąseł jest wczesnym, łagodnym i, co najważniejsze, odwracalnym stadium choroby przyzębia. Charakteryzuje się zaczerwienieniem, obrzękiem i krwawieniem dziąseł, ale w tym momencie nie doszło jeszcze do utraty kości ani uszkodzenia więzadeł utrzymujących ząb. Jest to dla nas, stomatologów, bardzo ważny sygnał ostrzegawczy. Jeśli pacjent zareaguje w porę, poprawi higienę jamy ustnej i podda się profesjonalnemu oczyszczaniu, stan zapalny może zostać całkowicie wyleczony, a dziąsła powrócą do zdrowia. Moim zdaniem, to jest ten moment, w którym mamy największe szanse na zatrzymanie choroby, zanim rozwinie się w coś poważniejszego.
Na jakim etapie choroba staje się trudniejsza do odwrócenia
Paradontoza to już zaawansowane stadium choroby, w którym doszło do nieodwracalnego uszkodzenia kości i tkanek podtrzymujących zęby. W tym momencie proces zapalny rozprzestrzenił się poza dziąsła, niszcząc kość wyrostka zębodołowego i więzadła ozębnej. Na tym etapie leczenie ma na celu przede wszystkim zatrzymanie progresji choroby i minimalizowanie dalszych uszkodzeń. Nie jesteśmy w stanie całkowicie odwrócić utraty kości, choć nowoczesne techniki regeneracyjne mogą w pewnym stopniu pomóc. Kluczowe jest powstrzymanie dalszego niszczenia i utrzymanie stabilności pozostałych tkanek. Dlatego tak ważne jest, aby nie dopuścić do przejścia zapalenia dziąseł w paradontozę.
Jak dentysta rozpoznaje przyczynę i stopień zaawansowania paradontozy
Skuteczna diagnostyka jest fundamentem leczenia paradontozy. W gabinecie stomatologicznym stosujemy szereg metod, aby precyzyjnie ocenić stan przyzębia i zaplanować odpowiednią terapię.
Badanie dziąseł, pomiar kieszonek i ocena krwawienia
Pierwszym krokiem jest zawsze dokładne badanie jamy ustnej. Oceniam stan dziąseł – ich kolor, kształt, konsystencję i to, czy są obrzęknięte lub zaczerwienione. Następnie, za pomocą specjalnej, cienkiej sondy periodontologicznej, mierzę głębokość kieszonek dziąsłowych wokół każdego zęba. Prawidłowa głębokość kieszonki nie powinna przekraczać 3 mm. Jeśli sonda wchodzi głębiej, oznacza to, że dziąsło odsunęło się od zęba, tworząc patologiczną kieszonkę. Jednocześnie oceniam krwawienie podczas sondowania – jest to bardzo ważny wskaźnik aktywnego stanu zapalnego. Im więcej miejsc krwawi, tym bardziej aktywna jest choroba.
Rola zdjęć RTG w ocenie utraty kości
Niezwykle ważnym elementem diagnostyki są zdjęcia rentgenowskie (RTG). Podczas badania klinicznego nie jesteśmy w stanie zobaczyć, co dzieje się z kością pod dziąsłami. Zdjęcia RTG, szczególnie pantomograficzne lub małe zdjęcia punktowe, pozwalają nam ocenić stopień zaniku kości wokół zębów. Widzimy na nich, czy kość jest prawidłowa, czy też uległa resorpcji w wyniku procesu zapalnego. To kluczowa informacja, która pomaga mi w planowaniu leczenia, monitorowaniu postępów choroby oraz w ocenie rokowania dla poszczególnych zębów. Bez zdjęć RTG pełna diagnostyka paradontozy jest niemożliwa.
Jak zatrzymać paradontozę i ograniczyć jej przyczyny
Leczenie paradontozy to proces wymagający zaangażowania zarówno ze strony stomatologa, jak i pacjenta. Moim celem jest zawsze zatrzymanie progresji choroby i przywrócenie zdrowia przyzębia.Profesjonalne oczyszczanie zębów i leczenie periodontologiczne
Podstawą każdego leczenia paradontozy jest profesjonalne usunięcie płytki bakteryjnej i kamienia nazębnego. Obejmuje to scaling (usunięcie kamienia naddziąsłowego i poddziąsłowego) oraz root planing (wygładzanie powierzchni korzeni zębów, aby utrudnić przyleganie bakterii). Te zabiegi są wykonywane przez dentystę lub higienistkę stomatologiczną. W przypadku głębokich kieszonek i znacznego zaniku kości, konieczne mogą być bardziej zaawansowane procedury periodontologiczne, takie jak kiretaż (oczyszczanie kieszonek), a w niektórych przypadkach nawet zabiegi chirurgiczne, mające na celu redukcję kieszonek lub regenerację utraconych tkanek. Jak podkreśla [ADA], leczenie periodontitis opiera się na usuwaniu płytki, biofilmu i kamienia.
Codzienna higiena jamy ustnej jako podstawa terapii
Muszę podkreślić, że profesjonalne zabiegi to tylko początek. Sukces leczenia paradontozy zależy w ogromnej mierze od codziennej, skrupulatnej higieny jamy ustnej pacjenta. Bez regularnego i prawidłowego szczotkowania, nitkowania oraz używania szczoteczek międzyzębowych, choroba szybko powróci. To pacjent jest odpowiedzialny za utrzymanie czystości w domu, co jest absolutnie niezbędne do zapobiegania nawrotom i utrzymania efektów leczenia. Zawsze edukuję moich pacjentów w zakresie prawidłowych technik higienicznych, ponieważ jest to klucz do długoterminowego sukcesu.
Znaczenie kontroli cukrzycy, rzucenia palenia i regularnych wizyt
W przypadku pacjentów z czynnikami ryzyka, takimi jak cukrzyca czy palenie tytoniu, kontrola tych czynników jest integralną częścią terapii. Bez odpowiedniej kontroli poziomu cukru we krwi czy rzucenia palenia, leczenie paradontozy będzie znacznie trudniejsze i mniej skuteczne. Zawsze zalecam pacjentom współpracę z lekarzem rodzinnym w celu optymalizacji leczenia chorób ogólnoustrojowych. Niezbędne są również regularne wizyty kontrolne u dentysty i higienistki stomatologicznej. Pozwalają one na monitorowanie stanu przyzębia, wczesne wykrywanie ewentualnych nawrotów i szybką reakcję, zanim problem stanie się poważny.
Jak zapobiegać paradontozie na co dzień
Zapobieganie paradontozie jest znacznie łatwiejsze i tańsze niż jej leczenie. Podstawą jest konsekwentna i prawidłowa codzienna higiena jamy ustnej oraz regularne wizyty u dentysty. To są moje najważniejsze wskazówki.
Prawidłowe szczotkowanie, nitkowanie i szczoteczki międzyzębowe
Prawidłowe szczotkowanie zębów to fundament. Zalecam technikę Bassa, która polega na ustawieniu szczoteczki pod kątem 45 stopni do linii dziąseł i wykonywaniu krótkich, wymiatających ruchów. Szczotkuj zęby przez co najmniej 2 minuty, minimum dwa razy dziennie, używając miękkiej szczoteczki. Równie ważne jest nitkowanie zębów – nić dentystyczna pozwala usunąć płytkę bakteryjną i resztki jedzenia z przestrzeni międzyzębowych, gdzie szczoteczka nie dociera. Pamiętaj, aby delikatnie wprowadzać nić między zęby i przesuwać ją wzdłuż powierzchni zęba, obejmując go. W przypadku większych przestrzeni międzyzębowych, a także w celu jeszcze skuteczniejszego oczyszczania, polecam stosowanie szczoteczek międzyzębowych. Dostępne są w różnych rozmiarach i pozwalają dotrzeć do trudno dostępnych miejsc. Aktualne materiały medyczne z 2026 roku nadal akcentują, że regularne szczotkowanie i czyszczenie przestrzeni międzyzębowych to podstawa profilaktyki.
Jak często wykonywać higienizację i przegląd stomatologiczny
Nawet najlepsza higiena domowa nie zastąpi profesjonalnych zabiegów. Zalecam regularne profesjonalne higienizacje, czyli scaling (usunięcie kamienia) i piaskowanie (usunięcie osadów i przebarwień), zazwyczaj co 6 miesięcy. W przypadku pacjentów z podwyższonym ryzykiem paradontozy lub już leczonych, wizyty te mogą być potrzebne częściej – co 3-4 miesiące. Tylko profesjonalne zabiegi są w stanie usunąć kamień nazębny, którego nie da się usunąć domowymi metodami. Równie ważne są regularne przeglądy stomatologiczne, podczas których dentysta oceni stan całej jamy ustnej, w tym dziąseł, i wcześnie wykryje ewentualne problemy.
Kiedy zgłosić się do stomatologa bez zwlekania
Niektóre objawy powinny być dla nas sygnałem alarmowym, że konieczna jest natychmiastowa wizyta u dentysty. Im szybciej zareagujemy, tym większe szanse na skuteczne leczenie i uniknięcie poważnych konsekwencji.
Przeczytaj również: Ból dziąsła na końcu szczęki - co oznacza i kiedy do dentysty?
Jakie objawy wymagają szybkiej diagnostyki i leczenia
Bezwzględnie powinieneś zgłosić się do stomatologa, jeśli zauważysz którykolwiek z poniższych objawów:
- Częste krwawienie dziąseł podczas szczotkowania, nitkowania lub jedzenia.
- Obrzęk, zaczerwienienie lub bolesność dziąseł, które nie ustępują.
- Nieświeży oddech utrzymujący się mimo prawidłowej higieny.
- Odsłanianie się szyjek zębowych, co sprawia, że zęby wydają się dłuższe.
- Pojawienie się ruchomości zębów, nawet niewielkiej.
- Zmiany w zgryzie lub zauważalne przemieszczanie się zębów.
- Ropa wydobywająca się z okolic dziąseł.
Moim zdaniem, im wcześniej zostanie usunięta przyczyna stanu zapalnego i wdrożone leczenie, tym większa szansa na zatrzymanie choroby i uniknięcie utraty zębów. Pamiętaj, że paradontoza jest jedną z głównych przyczyn utraty zębów u dorosłych, dlatego wczesne rozpoznanie i szybkie działanie są absolutnie kluczowe dla zachowania zdrowego i pięknego uśmiechu na długie lata.