Torbiel pod zębem to problem, który może brzmieć groźnie, a często rozwija się podstępnie, nie dając o sobie znać przez długi czas. Jako ekspert w dziedzinie stomatologii, wiem, że zrozumienie tej zmiany jest kluczowe dla wczesnej diagnozy i skutecznego leczenia. W tym artykule wyjaśnię, czym dokładnie jest torbiel, jakie objawy powinny wzbudzić Twój niepokój, kiedy staje się naprawdę groźna i jak wygląda cały proces diagnostyki oraz leczenia. Moim celem jest dostarczenie Ci rzetelnej wiedzy, abyś wiedział, kiedy szukać pomocy i kiedy konieczna jest pilna wizyta u dentysty, by uniknąć poważniejszych powikłań.
Torbiel pod zębem: cicha zmiana wymagająca uwagi
- Torbiel korzeniowa, najczęściej związana z martwą miazgą, może długo nie dawać objawów.
- Nieleczona prowadzi do poważnych powikłań, takich jak resorpcja kości i rozchwianie zębów.
- Ból, obrzęk i gorączka to sygnały zakażenia torbieli, wymagające pilnej interwencji.
- Diagnostyka opiera się na badaniu klinicznym i obrazowym (RTG, CBCT), a potwierdzenie daje histopatologia.
- Leczenie obejmuje leczenie kanałowe, chirurgię (resekcja, wyłuszczenie) lub ekstrakcję zęba.
- Pilna wizyta u dentysty jest kluczowa przy szybko narastającym obrzęku, gorączce czy trudnościach w połykaniu.
Czym jest torbiel pod zębem i dlaczego najczęściej rozwija się przy martwym zębie
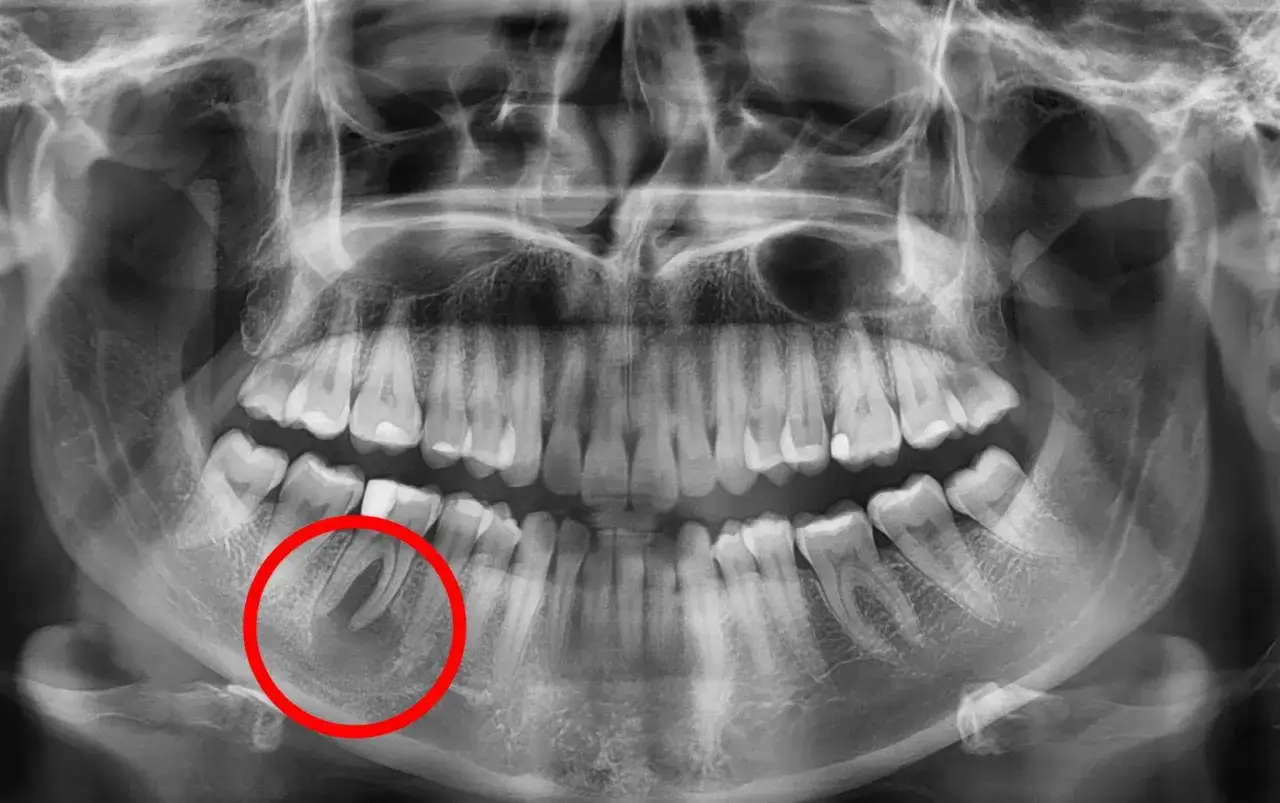
Torbiel pod zębem, w zdecydowanej większości przypadków, to tak zwana torbiel korzeniowa (okołowierzchołkowa). Jest to patologiczna przestrzeń, która powstaje w kości szczęki lub żuchwy, najczęściej w okolicy wierzchołka korzenia zęba. Wypełniona jest płynem, a jej ściany wyścielone są nabłonkiem. Jej rozwój jest bezpośrednio związany z przewlekłym stanem zapalnym, który toczy się wokół wierzchołka korzenia. Mechanizm jej powstawania jest dość prosty: gdy miazga zęba – czyli tkanka znajdująca się w jego wnętrzu, zawierająca naczynia krwionośne i nerwy – obumiera, staje się źródłem infekcji. Dzieje się tak najczęściej w wyniku nieleczonej próchnicy, która doprowadziła do głębokiego ubytku, urazu zęba lub zaawansowanej choroby przyzębia. Bakterie i toksyny z martwej miazgi przedostają się przez kanały korzeniowe do kości, wywołując tam przewlekłe zapalenie. To właśnie ten przewlekły stan zapalny stymuluje komórki nabłonkowe (często pozostałości po rozwoju zęba) do proliferacji i tworzenia jamy wypełnionej płynem, czyli torbieli.
Jakie objawy daje torbiel pod zębem i kiedy zaczyna boleć
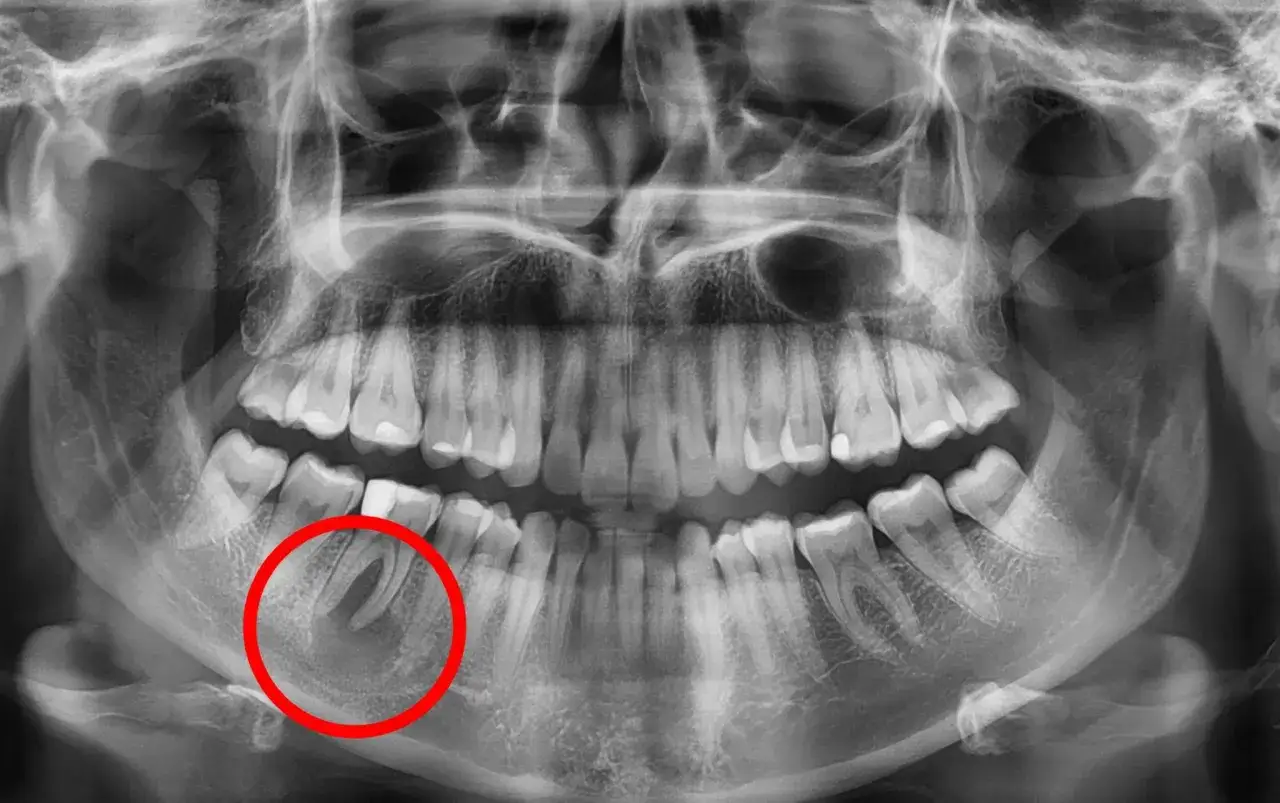
Torbiel może długo nie dawać żadnych dolegliwości i wychodzi dopiero na RTG
Jedną z najbardziej podstępnych cech torbieli pod zębem jest jej zdolność do długotrwałego, bezobjawowego rozwoju. Przez wiele miesięcy, a nawet lat, torbiel może powiększać się w kości, nie dając żadnych odczuwalnych dolegliwości. Pacjenci często są zaskoczeni diagnozą, ponieważ nie odczuwają bólu ani dyskomfortu. Właśnie dlatego tak często torbiel jest wykrywana przypadkowo podczas rutynowego badania rentgenowskiego (RTG) zębów, wykonywanego z zupełnie innego powodu, na przykład przed leczeniem ortodontycznym czy protetycznym. To podkreśla wagę regularnych wizyt kontrolnych u dentysty, nawet jeśli nic nas nie boli.
Ból, obrzęk, tkliwość i powstanie ropnej infekcji to sygnał, że zmiana przestała być „cicha”
Sytuacja zmienia się diametralnie, gdy torbiel ulega zakażeniu. Wówczas "cicha" zmiana staje się aktywna i manifestuje się szeregiem nieprzyjemnych objawów. Ból jest zazwyczaj pierwszym i najbardziej dokuczliwym sygnałem. Może być pulsujący, promieniujący, a jego nasilenie często wzrasta. Towarzyszy mu obrzęk, który może obejmować dziąsło, policzek, a nawet prowadzić do widocznej asymetrii twarzy. Ząb przyczynowy lub okolica dziąsła stają się tkliwe na dotyk, a nagryzanie może być bolesne. W przypadku ropnej infekcji może pojawić się również ropa, a pacjent może odczuwać ogólne osłabienie, gorączkę i powiększenie węzłów chłonnych. Te symptomy są jasnym sygnałem, że torbiel wymaga natychmiastowej interwencji stomatologicznej, ponieważ zakażenie może szybko się rozprzestrzeniać.
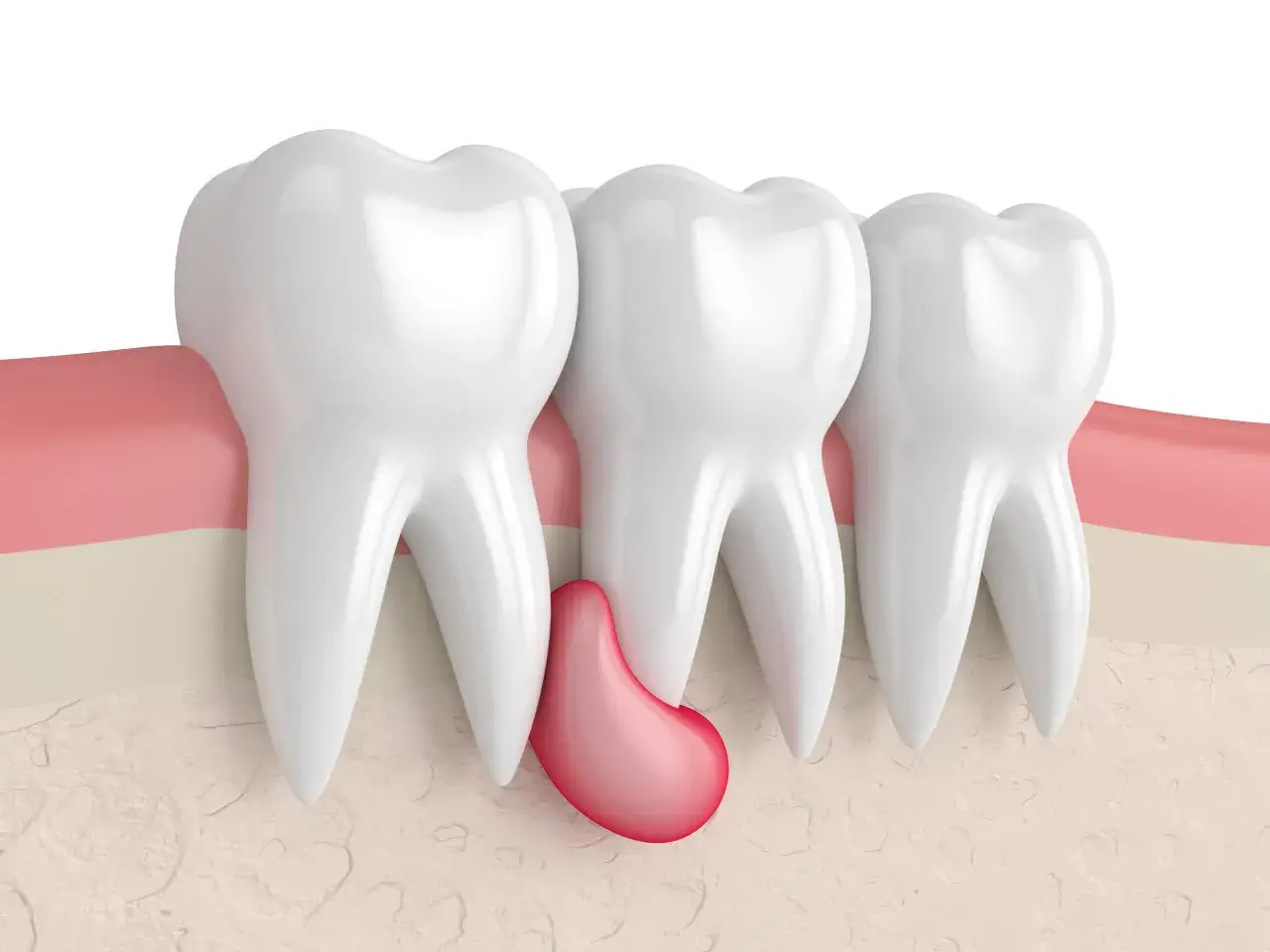
Jakie powikłania może powodować nieleczona torbiel pod zębem
Powiększanie się zmiany i ucisk na otaczające tkanki
Nieleczona torbiel ma tendencję do stopniowego powiększania się. W miarę wzrostu, wywiera ciągły ucisk na otaczające struktury kostne oraz tkanki miękkie. Ten stały nacisk może prowadzić do szeregu problemów, od deformacji kości po zaburzenia funkcji sąsiednich struktur, takich jak nerwy czy naczynia krwionośne. Im większa torbiel, tym większe ryzyko poważniejszych konsekwencji.
Resorpcja kości, rozchwianie zębów i przemieszczenie sąsiednich zębów
Jednym z najpoważniejszych powikłań powiększającej się torbieli jest resorpcja kości, czyli jej zanik. Ciągły ucisk torbieli powoduje, że kość, w której się rozwija, jest stopniowo niszczona. To z kolei prowadzi do osłabienia struktury kostnej, co może skutkować rozchwianiem zębów – zarówno tego przyczynowego, jak i sąsiednich. W skrajnych przypadkach, znaczny ubytek kości może doprowadzić do przemieszczenia sąsiednich zębów, co wpływa na zgryz, estetykę uśmiechu, a także może utrudniać prawidłowe żucie.
Perforacja ściany kostnej i trudniejsze leczenie przy dużych zmianach
W przypadku bardzo dużych torbieli istnieje ryzyko perforacji, czyli przebicia ściany kostnej. Może to oznaczać, że torbiel przedostanie się do sąsiednich przestrzeni, takich jak zatoka szczękowa, jama nosowa, a nawet na zewnątrz, tworząc przetokę skórną. Taka sytuacja znacznie utrudnia leczenie, ponieważ infekcja może rozprzestrzeniać się na szerszy obszar, a sam zabieg usunięcia torbieli staje się bardziej skomplikowany i inwazyjny. Im większa zmiana, tym większe wyzwanie terapeutyczne.
Zakażenie torbieli i przejście w stan ropny z większym ryzykiem szerzenia infekcji
Jak już wspomniałem, torbiel może ulec wtórnemu zakażeniu. Kiedy tak się dzieje, zawartość torbieli staje się ropna, a stan zapalny przybiera ostrą formę. Przejście w stan ropny wiąże się z intensywnym bólem, obrzękiem i często gorączką. Co więcej, ropna infekcja niesie ze sobą znacznie większe ryzyko rozprzestrzeniania się na sąsiednie obszary, takie jak przestrzenie powięziowe twarzy i szyi, a w skrajnych przypadkach nawet do odległych części organizmu, na przykład do zatok, oczodołu czy nawet mózgu. To właśnie zakażona torbiel stanowi największe zagrożenie dla zdrowia ogólnego pacjenta.
Torbiel pod zębem czy ropień? Jak odróżnić te dwa problemy
Rozróżnienie torbieli od ropnia jest kluczowe, ponieważ wymagają one nieco innego podejścia terapeutycznego. Chociaż oba stany mogą być bolesne i wiązać się z obrzękiem, ich charakter i tempo rozwoju są odmienne.
| Cecha | Torbiel pod zębem (przewlekła zmiana) | Ropień (ostra infekcja) |
|---|---|---|
| Objawy | Często bezobjawowa przez długi czas; ból i obrzęk pojawiają się przy zakażeniu. | Ostre, pulsujące, silne dolegliwości bólowe. |
| Tempo narastania | Rozwija się powoli, latami; objawy zakażenia narastają wolniej niż w ropniu. | Szybkie narastanie objawów, często w ciągu kilku godzin lub dni. |
| Charakter bólu | Tępy, pobolewanie, nasilający się przy zakażeniu; może być promieniujący. | Ostry, pulsujący, często uniemożliwiający normalne funkcjonowanie. |
| Obecność obrzęku | Może być niewielki lub pojawić się przy zakażeniu, narasta stopniowo. | Wyraźny, szybko narastający obrzęk, często z widoczną asymetrią twarzy. |
| Znaczenie dla leczenia | Wymaga leczenia przyczynowego (kanałowe, chirurgiczne), często po ustąpieniu ostrego stanu. | Wymaga natychmiastowego drenażu ropy i leczenia przyczynowego. |
Jak dentysta rozpoznaje torbiel pod zębem
Wywiad, badanie kliniczne i ocena żywotności zęba
Proces diagnostyczny zawsze rozpoczyna się od szczegółowego wywiadu z pacjentem. Pytam o dolegliwości, ich nasilenie, czas trwania, a także o historię medyczną, przebyte urazy czy wcześniejsze leczenia stomatologiczne. Następnie przeprowadzam badanie kliniczne jamy ustnej, oceniając stan dziąseł, błony śluzowej, obecność obrzęków czy przetok. Kluczowym elementem jest również ocena żywotności zęba podejrzewanego o bycie przyczyną torbieli. Wykonuje się testy termiczne (reakcja na zimno lub ciepło) oraz elektryczne, które pozwalają stwierdzić, czy miazga zęba jest żywa, czy martwa. Brak reakcji na bodźce często wskazuje na martwicę miazgi, co jest silnym sygnałem do dalszej diagnostyki w kierunku torbieli.RTG punktowe, pantomogram i CBCT przy większych lub trudniej położonych zmianach
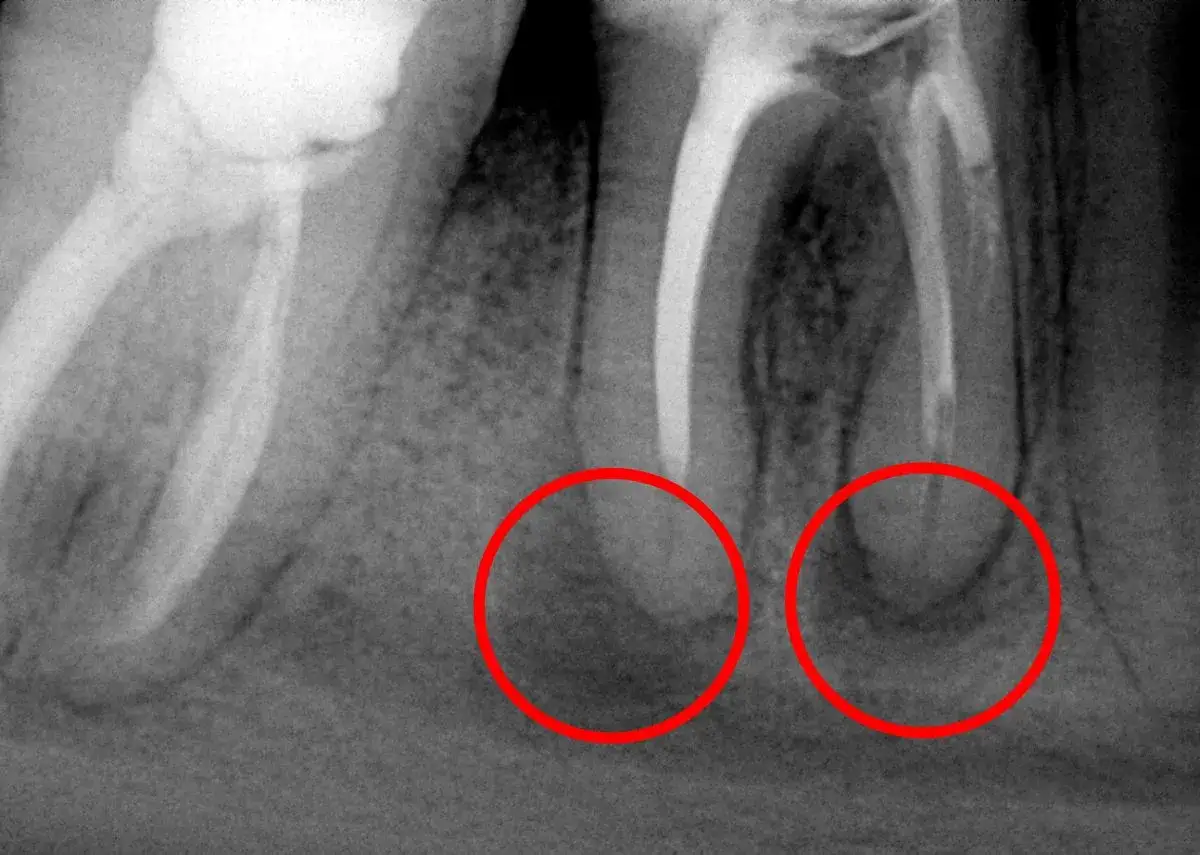
Obrazowanie radiologiczne jest nieodzownym elementem diagnostyki torbieli. Zaczynamy od RTG punktowego, które pozwala szczegółowo ocenić pojedynczy ząb i jego okolicę, uwidaczniając niewielkie zmiany okołowierzchołkowe. Jeśli potrzebna jest szersza perspektywa, wykonujemy pantomogram, czyli zdjęcie panoramiczne, które daje ogólny obraz stanu całego uzębienia, obu szczęk i zatok, co jest przydatne do wykrywania większych zmian. Jednak w przypadku dużych lub trudno położonych torbieli, a także gdy chcemy precyzyjnie określić ich rozmiar, lokalizację i stosunek do sąsiednich struktur, takich jak zatoki szczękowe, kanał żuchwy czy nerwy, niezastąpiona staje się tomografia stożkowa (CBCT). To badanie dostarcza trójwymiarowego obrazu, który pozwala na dokładne zaplanowanie leczenia i minimalizację ryzyka powikłań.
Dlaczego rozpoznanie ostateczne potwierdza badanie histopatologiczne
Chociaż badania radiologiczne są niezwykle pomocne, muszę podkreślić, że sam obraz na zdjęciu nie pozwala na pewne odróżnienie torbieli od innych zmian, takich jak ziarniniaki okołowierzchołkowe czy blizny kostne, które mogą wyglądać podobnie. Właśnie dlatego, zgodnie z wytycznymi, ostateczne rozpoznanie torbieli korzeniowej zawsze wymaga badania histopatologicznego usuniętego materiału. Oznacza to, że po chirurgicznym usunięciu zmiany, pobrany fragment tkanki jest wysyłany do laboratorium, gdzie patolog pod mikroskopem ocenia jego strukturę komórkową. Jest to kluczowe dla potwierdzenia diagnozy i, co równie ważne, wykluczenia innych patologii, w tym zmian nowotworowych. Według danych StatPearls, badanie histopatologiczne jest złotym standardem w diagnostyce torbieli zębopochodnych, zapewniając precyzyjne rozpoznanie.
Jak leczy się torbiel pod zębem, żeby usunąć przyczynę i zmniejszyć ryzyko powikłań
Leczenie kanałowe i obserwacja radiologiczna, gdy ząb da się uratować
W wielu przypadkach, zwłaszcza przy mniejszych torbielach, leczenie rozpoczyna się od próby uratowania zęba przyczynowego poprzez leczenie kanałowe (endodontyczne). Polega ono na usunięciu martwej miazgi z kanałów korzeniowych, ich dokładnym oczyszczeniu, dezynfekcji i wypełnieniu. Celem jest eliminacja źródła infekcji. Po skutecznym leczeniu kanałowym, torbiel często zaczyna się zmniejszać, a nawet całkowicie zanikać. Dlatego po zabiegu następuje okres obserwacji radiologicznej, zazwyczaj co 6-12 miesięcy, aby monitorować proces gojenia i regeneracji kości. Jeśli torbiel się zmniejsza lub znika, oznacza to, że leczenie zachowawcze było skuteczne i ząb został uratowany.
Resekcja wierzchołka, wyłuszczenie i kiretaż, gdy leczenie zachowawcze nie wystarcza
Gdy leczenie kanałowe nie przynosi oczekiwanej poprawy, torbiel jest zbyt duża, lub w kanałach korzeniowych znajdują się przeszkody uniemożliwiające ich prawidłowe opracowanie, konieczne stają się metody chirurgiczne. Do najczęściej stosowanych należą:- Resekcja wierzchołka korzenia (apikoektomia): To zabieg polegający na chirurgicznym usunięciu wierzchołka korzenia zęba wraz z otaczającą go torbielą. Następnie kanał korzeniowy jest wstecznie wypełniany.
- Wyłuszczenie torbieli (cystektomia): Jest to całkowite usunięcie torbieli wraz z jej torebką. Zabieg ten jest wykonywany w przypadku większych zmian, gdy możliwe jest ich usunięcie w całości bez nadmiernego uszkodzenia otaczających tkanek.
- Kiretaż: Polega na dokładnym wyłyżeczkowaniu zmienionych tkanek z jamy kostnej po usunięciu torbieli. Ma to na celu usunięcie wszelkich pozostałości zapalnych i stymulację gojenia kości.
Ekstrakcja zęba, gdy nie ma szans na skuteczne zachowanie jednostki przyczynowej
Niestety, w niektórych przypadkach, gdy ząb jest zbyt zniszczony (np. przez próchnicę, złamanie), a torbiel jest bardzo duża, rozległa i nie ma realnych szans na skuteczne leczenie zachowawcze czy chirurgiczne, konieczna może być ekstrakcja (usunięcie) zęba. Jest to ostateczność, ale czasami jedyna droga do całkowitego wyeliminowania źródła infekcji i zapobieżenia dalszym powikłaniom. Po usunięciu zęba, torbiel również jest usuwana, a powstały ubytek kostny goi się.
Dekompresja i marsupializacja przy dużych zmianach, aby zmniejszyć uraz operacyjny
W przypadku bardzo dużych torbieli, które zajmują znaczną część kości i sąsiadują z ważnymi strukturami anatomicznymi (np. nerwami, zatokami), bezpośrednie, jednoczasowe usunięcie torbieli mogłoby wiązać się z dużym urazem operacyjnym i ryzykiem powikłań. W takich sytuacjach stosuje się techniki dwuetapowe, takie jak dekompresja lub marsupializacja. Polegają one na stworzeniu małego otworu drenażowego w torbieli, który umożliwia odpływ płynu i zmniejszenie ciśnienia w jej wnętrzu. Dzięki temu torbiel stopniowo się zmniejsza, a jej ściany stają się grubsze. Po kilku miesiącach, gdy torbiel ulegnie znacznemu zmniejszeniu, można przeprowadzić właściwy zabieg chirurgiczny, który jest wówczas mniej inwazyjny i bezpieczniejszy dla pacjenta. Celem tych metod jest zminimalizowanie urazu operacyjnego i zachowanie jak największej ilości zdrowej tkanki kostnej.
Kiedy z torbielą pod zębem trzeba pilnie zgłosić się do dentysty lub na ostry dyżur
Chociaż torbiel może długo rozwijać się bezobjawowo, istnieją sygnały alarmowe, które wskazują na pilną potrzebę konsultacji stomatologicznej lub wizyty na ostrym dyżurze. Są to objawy szerzenia się infekcji, które mogą prowadzić do poważnych, a nawet zagrażających życiu powikłań:
- Gorączka, szybko narastający obrzęk i silny ból: Szczególnie jeśli obrzęk obejmuje nie tylko dziąsło, ale również policzek, oko, szyję, a ból jest intensywny i pulsujący.
- Trudność w połykaniu, oddychaniu, mówieniu lub otwieraniu ust: Te objawy mogą wskazywać na rozprzestrzenienie się infekcji na przestrzenie powięziowe szyi i gardła, co może prowadzić do zagrażającej życiu niedrożności dróg oddechowych.
W takich sytuacjach nie należy zwlekać – szybka interwencja medyczna jest absolutnie kluczowa.
Jak wygląda gojenie po leczeniu i jakie są rokowania
Proces gojenia po leczeniu torbieli zależy od zastosowanej metody. Po leczeniu kanałowym i obserwacji, celem jest regeneracja kości w miejscu, gdzie znajdowała się torbiel. Ten proces jest monitorowany za pomocą kontrolnych zdjęć radiologicznych, które wykonuje się co kilka miesięcy. Zwykle pełna regeneracja kości może trwać od kilku miesięcy do nawet roku. Po zabiegach chirurgicznych, takich jak resekcja wierzchołka czy wyłuszczenie torbieli, gojenie rany pooperacyjnej trwa zazwyczaj 7-14 dni, a następnie następuje stopniowa odbudowa kości. Regularne wizyty kontrolne u dentysty są niezbędne, aby upewnić się, że proces gojenia przebiega prawidłowo i nie ma nawrotów. Rokowania są zazwyczaj dobre, zwłaszcza jeśli leczenie zostało podjęte wcześnie i było kompleksowe. Czynniki wpływające na rokowania to przede wszystkim wielkość torbieli, jakość przeprowadzonego leczenia, a także ogólny stan zdrowia pacjenta. Według Royal Berkshire NHS, większość torbieli okołowierzchołkowych dobrze reaguje na leczenie, a wskaźnik sukcesu jest wysoki, choć zawsze istnieje niewielkie ryzyko nawrotu, zwłaszcza jeśli pierwotna przyczyna nie została całkowicie wyeliminowana.Jak zmniejszyć ryzyko nawrotu torbieli i kolejnych zmian okołowierzchołkowych
Zapobieganie jest zawsze lepsze niż leczenie, a w przypadku torbieli pod zębem, profilaktyka odgrywa kluczową rolę w minimalizowaniu ryzyka nawrotów i powstawania nowych zmian. Oto kluczowe zasady, które pomogą Ci zadbać o zdrowie jamy ustnej:
- Leczenie próchnicy na wczesnym etapie: Nie ignoruj nawet niewielkich ubytków. Im szybciej próchnica zostanie wyleczona, tym mniejsze ryzyko, że dotrze do miazgi zęba i spowoduje jej martwicę.
- Terminowe i prawidłowe leczenie kanałowe zębów z martwą miazgą: Jeśli miazga zęba obumarła, leczenie kanałowe jest niezbędne do usunięcia źródła infekcji i zapobieżenia rozwojowi torbieli.
- Kontrola i leczenie urazów zębów: Nawet pozornie niegroźny uraz może doprowadzić do martwicy miazgi po latach. Regularne kontrole po urazie są kluczowe.
- Regularne przeglądy stomatologiczne i profesjonalna higienizacja jamy ustnej: Wizyty u dentysty co najmniej raz w roku, połączone z profesjonalnym czyszczeniem zębów, pozwalają na wczesne wykrycie problemów i utrzymanie zdrowia dziąseł i zębów.
Najczęstsze pytania o torbiel pod zębem i jej powikłania
Czy torbiel pod zębem zawsze trzeba usuwać?
Nie każda torbiel wymaga natychmiastowego chirurgicznego usunięcia. W wielu przypadkach, zwłaszcza gdy torbiel jest niewielka i związana z zębem, który można uratować, początkowym etapem leczenia jest leczenie kanałowe zęba przyczynowego. Po takim leczeniu często następuje obserwacja radiologiczna, a torbiel może się zmniejszyć lub nawet całkowicie zaniknąć. Decyzja o metodzie leczenia zależy od wielu czynników, takich jak rozmiar torbieli, jej lokalizacja, stan zęba przyczynowego oraz ogólny stan zdrowia pacjenta. Zawsze dążymy do jak najmniej inwazyjnych, ale skutecznych rozwiązań.
Czy antybiotyk może wyleczyć torbiel?
Antybiotyki nie są lekiem na samą torbiel. Torbiel to patologiczna przestrzeń wypełniona płynem, a jej ściany są wyścielone nabłonkiem. Antybiotyki mogą być stosowane jako leczenie wspomagające, gdy torbiel ulegnie zakażeniu i rozwinie się stan zapalny lub ropień. Pomagają one zwalczyć infekcję bakteryjną i zmniejszyć objawy, takie jak ból i obrzęk. Jednakże, nie eliminują one przyczyny problemu ani samej zmiany torbielowatej. Kluczowe jest usunięcie źródła infekcji (np. martwej miazgi) poprzez leczenie kanałowe lub chirurgiczne usunięcie torbieli. Antybiotyki bez leczenia przyczynowego dają jedynie chwilową ulgę.
Przeczytaj również: Jak bezpiecznie usunąć kamień ze szczoteczki elektrycznej?
Czy po leczeniu da się uratować ząb?
W zdecydowanej większości przypadków ząb przyczynowy udaje się uratować, zwłaszcza jeśli leczenie zostanie podjęte wcześnie. Leczenie kanałowe, a w razie potrzeby również chirurgiczne metody takie jak resekcja wierzchołka korzenia, mają na celu zachowanie zęba w jamie ustnej. Moim priorytetem jest zawsze ratowanie naturalnych zębów pacjenta, ponieważ są one najlepszym rozwiązaniem dla funkcji żucia i estetyki. Ekstrakcja zęba jest ostatecznością, stosowaną tylko wtedy, gdy wszystkie inne metody leczenia zawiodły lub ząb jest już w tak złym stanie, że jego zachowanie jest niemożliwe lub niecelowe.