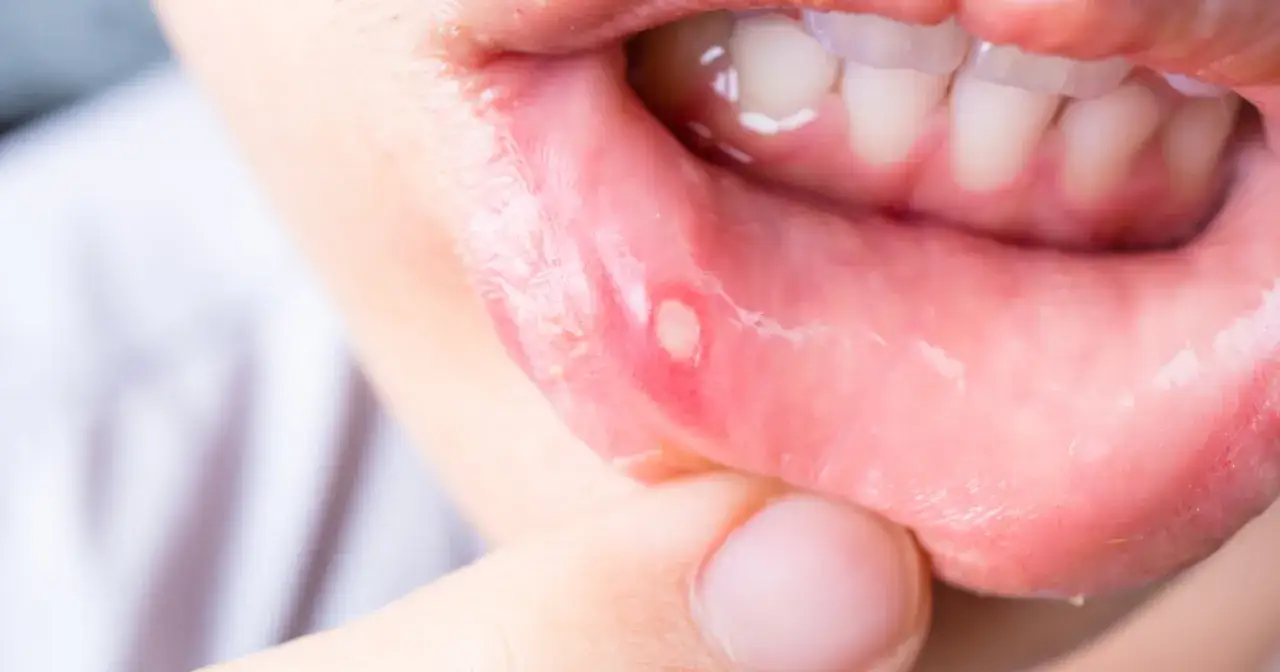
Białe lub kremowe zmiany na dziąsłach zwykle nie są zwykłym osadem po jedzeniu. Często oznaczają kandydozę jamy ustnej, ale podobny wygląd mogą mieć też afty, podrażnienie albo inne zmiany błony śluzowej. W tym artykule znajdziesz praktyczne wyjaśnienie, jak rozpoznać pleśniawki na dziąsłach, skąd się biorą, czym różnią się od aft i kiedy potrzebna jest wizyta u dentysty.
Najważniejsze fakty o zmianach grzybiczych w jamie ustnej
- Pleśniawki to najczęściej infekcja drożdżakowa wywołana przez Candida, a nie afta.
- Na dziąsłach mogą wyglądać jak biały lub kremowy nalot, czasem z zaczerwienieniem i pieczeniem pod spodem.
- Ryzyko rośnie po antybiotykach, przy stosowaniu sterydów wziewnych, protezach, suchości w ustach i cukrzycy.
- Afty to owrzodzenia błony śluzowej, zwykle bardziej bolesne i o innym wyglądzie niż pleśniawki.
- Jeśli zmiana nie znika, nawraca albo utrudnia jedzenie, potrzebna jest ocena stomatologa lub lekarza.
Jak wyglądają zmiany grzybicze na dziąsłach
Najbardziej typowy obraz to biały, kremowy albo serowaty nalot na śluzówce. Na dziąsłach może pojawić się samodzielnie albo razem ze zmianami na języku, podniebieniu i wewnętrznej stronie policzków. Czasem po delikatnym przetarciu nalot częściowo schodzi, a pod spodem zostaje zaczerwieniona, tkliwa powierzchnia.
Nie zawsze jednak wygląda to „książkowo”. U części osób dominują pieczenie, suchość, nieprzyjemny smak w ustach lub wrażenie podrażnienia dziąseł bez wyraźnego białego osadu. Dlatego przy zmianach w jamie ustnej ważniejszy jest cały obraz niż pojedynczy objaw.
U niemowląt pleśniawki bywają mylone z resztkami mleka. Jeśli biały nalot nie daje się łatwo usunąć, a śluzówka pod nim jest zaczerwieniona, to sygnał, że nie chodzi o zwykły osad.
Skąd się biorą pleśniawki i kiedy ryzyko rośnie
Drożdżaki z rodzaju Candida mogą naturalnie bytować w jamie ustnej. Problem zaczyna się wtedy, gdy zaburza się równowaga miejscowej flory i grzyby zaczynają się nadmiernie namnażać. Sama obecność Candida nie zawsze oznacza chorobę, ale sprzyjające warunki szybko zmieniają sytuację.
Najczęściej chodzi o kilka konkretnych czynników:
- antybiotykoterapia - osłabia naturalną florę bakteryjną, która zwykle trzyma drożdżaki w ryzach,
- sterydy wziewne - jeśli po inhalacji nie płuczesz ust, lek może sprzyjać zmianom grzybiczym,
- protezy zębowe - szczególnie źle dopasowane lub niedokładnie czyszczone,
- suchość w ustach - mniej śliny oznacza gorszą ochronę śluzówki,
- cukrzyca - zwłaszcza gdy glikemia jest źle kontrolowana,
- osłabiona odporność - na przykład w trakcie leczenia onkologicznego, po przeszczepie lub przy innych chorobach przewlekłych.
Warto też pamiętać o prostszym, ale częstym tle problemu: nieregularna higiena, podrażnianie śluzówki zbyt mocnym szczotkowaniem, palenie papierosów i dieta bardzo bogata w cukry. Same w sobie nie muszą wywołać choroby, ale potrafią utrzymać ją dłużej.
Pleśniawki i afty to nie to samo
To ważne rozróżnienie, bo leczenie jest inne. Afty są owrzodzeniami, czyli ubytkami śluzówki, a pleśniawki mają zwykle postać nalotu albo plam. Zmiany mogą boleć podobnie, ale ich wygląd i przyczyna są inne.
| Cecha | Pleśniawki | Afty |
|---|---|---|
| Wygląd | Biały lub kremowy nalot, czasem dający się częściowo zetrzeć | Płytkie owrzodzenie z białawym środkiem i czerwoną obwódką |
| Przyczyna | Infekcja grzybicza, zwykle z udziałem Candida | Nieinfekcyjna zmiana związana m.in. z urazem, niedoborami albo spadkiem odporności |
| Ból | Pieczenie, tkliwość, czasem łagodny ból | Często wyraźny ból, szczególnie przy jedzeniu i szczotkowaniu |
| Typowe miejsca | Język, policzki, podniebienie, dziąsła | Najczęściej śluzówka policzków, wargi, okolice podjęzykowe; na dziąsłach rzadziej |
| Leczenie | Preparaty przeciwgrzybicze i usunięcie czynnika sprzyjającego | Zwykle leczenie objawowe i szukanie przyczyny nawrotów |
Jeśli nie masz pewności, co widzisz w ustach, nie zakładaj z góry, że to „zwykła afta” albo „tylko podrażnienie”. Nalot, który nie schodzi, albo nawracające zmiany w tej samej okolicy powinny być ocenione przez specjalistę.
Co można zrobić od razu, zanim pójdziesz do gabinetu
Domowe działania mają znaczenie, ale tylko jako wsparcie. Nie usuną przyczyny infekcji, jeśli problemem jest kandydoza, za to mogą ograniczyć podrażnienie i zmniejszyć ryzyko pogorszenia stanu śluzówki.
- Myj zęby delikatnie, miękką szczoteczką, bez szorowania dziąseł.
- Jeśli używasz inhalatora ze sterydem, płucz usta po każdej dawce.
- Wyczyść protezę bardzo starannie i zdejmuj ją na noc, jeśli lekarz nie zalecił inaczej.
- Ogranicz bardzo słodkie przekąski, alkohol i papierosy, bo dodatkowo drażnią śluzówkę.
- Dbaj o nawodnienie, zwłaszcza gdy masz suchość w ustach.
- Nie próbuj agresywnie zeskrobywać zmian ani traktować ich drażniącymi płukankami na własną rękę.
W praktyce najwięcej daje połączenie delikatnej higieny z usunięciem przyczyny. Jeśli zmiana pojawiła się po antybiotyku, po zakażeniu często trzeba po prostu poczekać na wdrożenie właściwego leczenia. Jeśli natomiast nawraca, trzeba sprawdzić, co ją podtrzymuje.
Kiedy wizyta u dentysty nie powinna czekać
Nie każda zmiana w jamie ustnej wymaga pilnej interwencji, ale są sytuacje, w których lepiej nie zwlekać. Dotyczy to zwłaszcza osób z obniżoną odpornością, cukrzycą, po leczeniu onkologicznym oraz małych dzieci.
- Zmiana utrzymuje się dłużej niż 1-2 tygodnie albo szybko się rozszerza.
- Pojawia się ból przy jedzeniu, piciu lub przełykaniu.
- Masz gorączkę, ogólne osłabienie albo wyraźne pogorszenie samopoczucia.
- Zmiany wracają regularnie, mimo poprawy higieny.
- Noszona proteza powoduje nawracające podrażnienia i zaczerwienienie śluzówki.
- Problem dotyczy niemowlęcia, które gorzej je, płacze przy karmieniu lub odmawia ssania.
Jeżeli nalot nie schodzi, a powierzchnia pod nim jest bolesna lub krwawiąca, trzeba rozważyć nie tylko grzybicę, ale też inne choroby błony śluzowej. Część z nich wygląda podobnie na pierwszy rzut oka, a wymaga zupełnie innego postępowania.
Jak ograniczyć nawroty i chronić śluzówkę
Jeśli problem pojawił się raz, nie zawsze oznacza coś przewlekłego. Gdy jednak wraca, zwykle można wskazać powtarzający się mechanizm. U jednych będzie to inhalator, u innych źle dopasowana proteza, a u jeszcze innych po prostu przewlekła suchość w ustach.
- Utrzymuj regularną higienę jamy ustnej i nie pomijaj przestrzeni przydziąsłowych.
- Kontroluj stan protez, mostów i aparatów - każde drażniące miejsce ułatwia namnażanie drobnoustrojów.
- Jeśli masz cukrzycę, dbaj o wyrównanie glikemii.
- Przy lekach wziewnych stosuj płukanie ust po inhalacji i, jeśli to zaleci lekarz, komorę inhalacyjną.
- Nie przesuszaj śluzówki alkoholem w płynach do płukania ust, jeśli masz skłonność do podrażnień.
- Przy nawracających zmianach poproś lekarza o ocenę, czy nie ma dodatkowego czynnika ogólnego.
Najbardziej praktyczna zasada jest prosta: jeśli zmiana wygląda jak nalot, nie znika po delikatnej higienie i wraca w tym samym schemacie, warto potraktować ją jak sygnał, a nie jednorazową drobnostkę. Śluzówka jamy ustnej zwykle szybko pokazuje, że coś w organizmie albo w codziennych nawykach przestało działać prawidłowo.